1- Đại cương
Nhiều bất thường giải phẫu vùng quai động mạch chủ (ĐMC) như quai ĐMC phải, quai ĐMC đôi, hẹp eo ĐMC thường gây biến dạng trung thất trên tại phim X quang chuẩn; các bất thường này có thể thấy rõ trên chụp CLVT xoắn ốc có tiêm thuốc cản quang . Trong phần này, chúng tôi chỉ khu trú vào chụp CLVT các dạng phình động mạch chủ bao gồm phình tách thành ĐMC , huyết khối trong thành ĐMC và loét sâu thành ĐMC .
Gọi là phình động mạch chủ khi đường kính ĐMC theo từng đoạn (đoạn lên, quai. đoạn xuống và đoạn ĐMC bụng) vượt quá 2SD của giới hạn bình thường . Khẩu kính bình thường của ĐMC lên theo các tác giả nước ngoài là 35mm, đoạn xuống là 30mm và ĐMC bụng là 28mm ; tại Việt nam hiện chưa có công bố chính thức, theo N T Vu (2005) qua khảo sát 131 người trưởng thành bình thường không phân biệt giới tính, khẩu kính ĐMC trên chụp CLVT xoắn ốc là : ĐMCL : 32mm ; Quai ĐMC : 25mm; ĐMCX và ĐMCB : 24mm .
Theo O. H. Wegener, ĐMC lên, ĐMC xuống và ĐMC bụng có khẩu kính >4cm đều coi là phình động mạch chủ . Phình động mạch chủ thường kết hợp huyết khối thành mạch, các huyết khối này cũng thường có vị trí giữa lớp nội mạc và lớp áo giữa của thành mạch, chỉ khác với phình tách ĐMC ở chỗ không có lòng giả có dòng chảy bên trong .
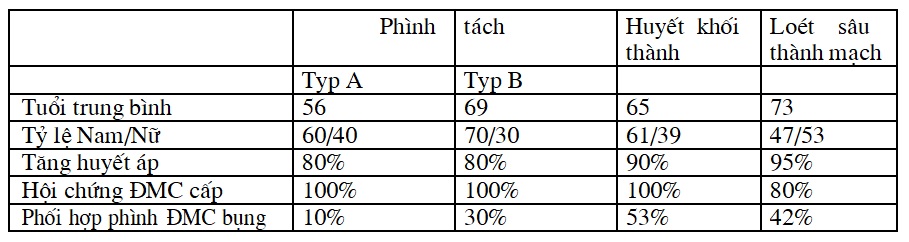
Bảng 1 dưới đây giới thiệu một số điểm chính của 3 trường hợp bệnh lý ĐMC nêu trên
Một số chỉ tiêu lâm sàng chính của phình ĐMC (theo S D Qanadli, P Ugolini, A Denys, P Lacombe)
2- Phân loại
Có thể chia phình ĐMC thành 3 loại tuỳ theo tổn thương giải phẫu : Phình tách thành mạch, huyết khối thành mạch và loét sâu thành mạch .
a. Phình tách ĐMC
Định nghĩa : Phình tách ĐMC là tình trạng tràn máu đột ngột trong thành ĐMC, được biết đến từ bệnh án đầu tiên do Nicholls trình bầy năm 1728 . Từ phình tách (anevrysme dissequant) do Laennec đưa ra năm 1826 và được chấp nhận cho đến hiện nay . Tình trạng tràn máu thành mạch dẫn đến sự hình thành lòng giả trong thành ĐMC theo một số thông báo cho thấy có thể gặp từ 1 tới 3, thậm chí 4 lòng giả trong thành mạch . Tỷ lệ mắc bệnh này khó xác định chính xác vì không được chẩn đoán trước khi chết . Theo một số báo cáo giải phẫu thi thể với số lượng lớn, tỷ lệ mắc từ 0,2 đến 0,4% .
Theo phân loại của De Barkey, typ I phình tách lan rộng cả ĐMC lên và ĐMC xuống, typ II chỉ khu trú ở đoạn ĐMC lên và typ III chỉ khu trú ở đoạn ĐMC xuống . Typ I và II chiếm khoảng 80% còn typ III chiếm khoảng 20% nhưng typ này lại hay phối hợp với phình tách ĐMC bụng . Tuy nhiên sự phân chia này không tuyệt đối vì typ II có thể phát triển thành typ I và typ III cũng có thể chuyển thành typ I .
Phân loại của Standford được ưa chuộng hơn vì có ý nghĩa cho chỉ định điều trị :
Typ A : Phình tách chỉ khu trú ở đoạn ĐMC lên, typ này đòi hỏi mổ ngay
Typ B : Chỉ khu trú ở đoạn ĐMC xuống và không cần mổ cấp cứu .
b- Huyết khối thành ĐMC
Định nghĩa : Krukenberg mô tả bệnh huyết khối thành ĐMC lần đầu tiên năm 1920 và gọi là tách thành không rách nội mạc (dissection sans rupture intimale) . Nhiều định nghĩa khác được trình bầy trong những thập kỷ tiếp theo và thường có sự lẫn lộn với phình tách ĐMC có dòng chảy trong lòng giả . Theo những thống kê gần đây, huyết khối thành ĐMC gặp khoảng 30% phối hợp với phình tách ĐMC . Theo P. Grenier, có thể định nghĩa huyết khối thành là sự có mặt của máu trong thành mạch nhưng không có dòng chảy. Tiến triển của huyết khối thành ĐMC khá phức tạp vì nó có thể chuyển thành phình tách mạch, vỡ hoặc phình mạch dạng túi
c- Loét sâu thành ĐMC
Định nghĩa : Năm 1934, Shennan mô tả lần đầu tiên, năm 1986 Stanson và năm 1986 Cook coi đây là một tình trạng bệnh lý riêng biệt của ĐMC . Đây là một ổ loát thứ phát trên cơ sở tổn thương xơ vữa mạch, có bóc tách và máu tụ khu trú tại thành ĐMC vượt quá lớp đàn hồi trong của thành mạch . Trên lâm sàng, loét sâu thành mạch có thể im lặng, thường gặp ở người trên 70 tuổi . Ngoài khả năng tiến triển thành hai thể bệnh trên (phình tách và huyết khối thành), loét sâu thành mạch có thể hình thành một giả phình hình túi hoặc vỡ ĐMC .
3. Chụp cắt lớp vi tính
Chụp CLVT động mạch chủ cần có máy xoắn ốc, bơm tiêm điện với lưu lượng thuốc cản quang từ 3 đến 5ml/s, độ dầy lớp cắt không vượt quá 5mm và Pitch từ 1-1,5:1, nên khởi động quét 20 giây sau thời điểm bắt đầu tiêm thuốc vào tĩnh mạch nền . Tái tạo ảnh 3mm và dựng ảnh MPR, ảnh MIP để thấy rõ toàn bộ chiều dài động mạch . Các chỗ xuất phát động mạch đầu cổ và động mạch tạng bụng đặc biệt là hai ĐM thận cần làm rõ phần nguyên uỷ. Nên chụp toàn bộ ĐMC từ trên quai ĐMC cho tới 3cm dưới chạc ba chủ chậu nhằm đánh giá được toàn cảnh của động mạch và loại trừ được phình tách ĐMC vì trên thực tế lâm sàng đã gặp nhiều trường hợp phình tách thành mạch mà khẩu kính ĐMC vẫn ở mức bình thường .
Động mạch chủ ngực :
Trên lâm sàng, phình ĐMC ngực gặp ở nam nhiều hơn nữ (nam/nữ khoảng 1,5), một tỷ lệ nhỏ có phối hợp với hội chứng Marfan; chỉ 60-65% có biểu hiện lâm sàng như đau ngực, trong đó chủ yếu là các trường hợp phình tách . Nuốt khó và khàn tiếng (do chèn ép thực quản và dây thần kinh hồi qui) chỉ gặp ở tỷ lệ rất nhỏ (3-5%) .
Trên phim x quang chuẩn thấy bóng ĐMC ngực rộng ở 92% các trường hợp, khoảng cách bờ ngoài khí quản đến bờ quai ĐMC 7,4cm (N.T.Vu-2005) .
Dấu hiệu doạ vỡ vàvỡ: Liềm tăng đậm sát thành mạch trên ảnh trước tiêm cản quang và dấu hiệu thuốc cản quang ngấm vào huyết khối thành mạch khi tiêm thuốc thể hiện tình trạng nứt túi phình rất có giá trị chẩn đoán . Trường hợp thuốc cản quang thoát ra ngoài thành mạch hoặc tràn máu màng tim, màng phổi cho phép xác định tình trạng vỡ túi phình
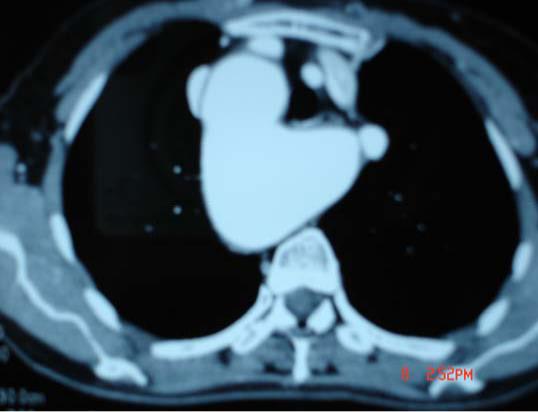
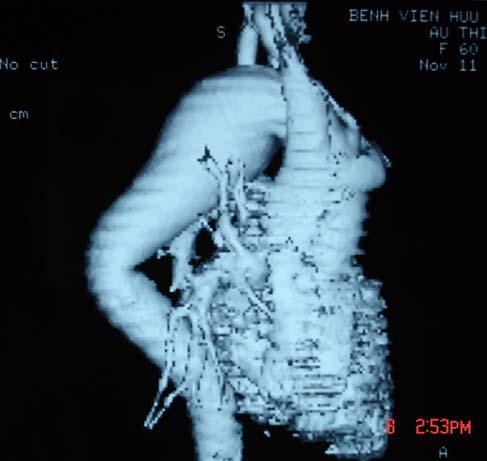
Phân tích ảnh chụp cắt lớp xoắn ốc cần làm rõ những điểm quan trọng cho chỉ định điều trị sau :
• Nếu là phình tách, cần xác định là typ A hay typ B
• Vị trí phình ở đoạn lên, đoạn quai hay đoạn xuống, đường kính ngang lớn nhất, tình trạng huyết khối và vôi hoá thành túi phình .
• Mối liên quan của đoạn phình với các động mạch đầu cổ, đặc biệt là ĐM dưới đòn trái . Tình trạng chỗ xuất phát của các động mạch đầu cổ .
• Ngõ vào của phình tách thường thấy rõ trên siêu âm Doppler mầu qua thực quản, trên chụp CLVT thường khó xác định, tuy nhiên với các thiết bị đa dãy đầu dò, một số trường hợp có thể hiện ảnh ngõ vào .
• Dấu hiệu doạ vỡ và vỡ túi phình : có/không .
• Tổn thương phối hợp như hẹp eo ĐMC, tràn máu màng tim, màng phổi .
• Hiện ảnh động mạch Adamkiewicz đối với phình động mạch chủ ngực bụng là rất cần thiết cho phẫu thuật viên chuẩn bị trước mổ, khả năng của chụp CLVT còn hạn chế; một số tác giả đã hiện ảnh được 90% động mạch nuôi tuỷ này với máy 16 dãy đầu dò, độ mở chùm tia X 1mm và sử dụng phần mềm MPR với hiện ảnh kiểu xinê .
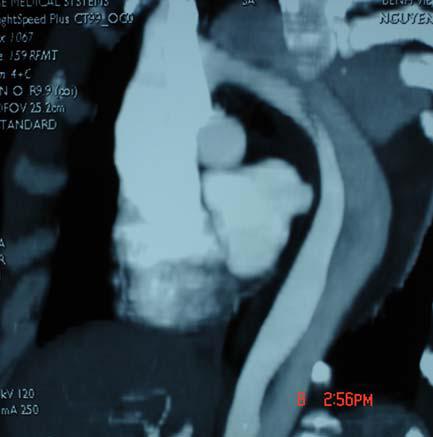
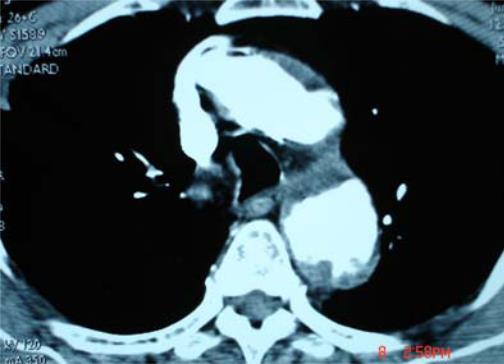
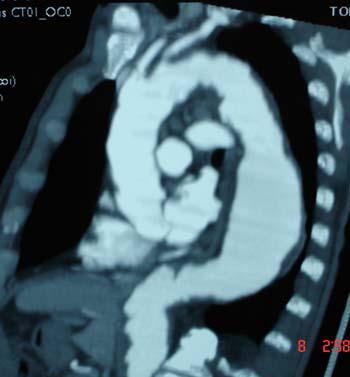
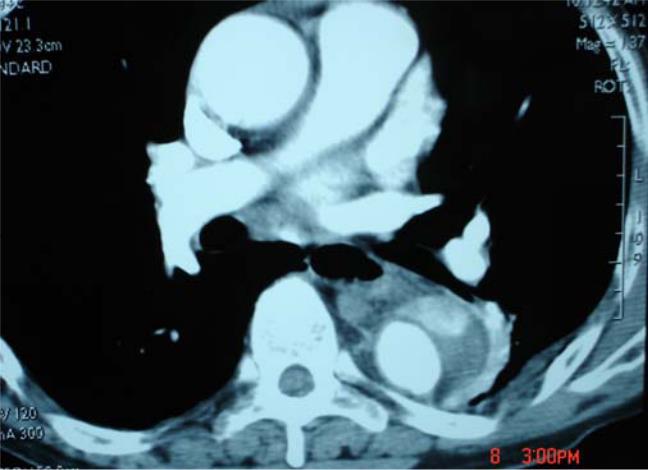
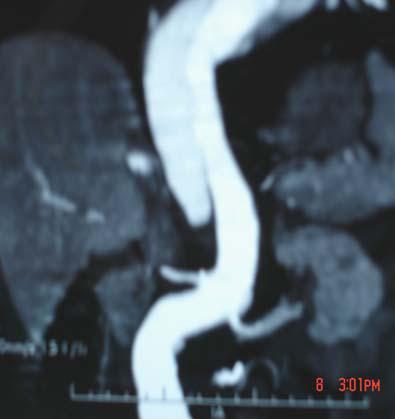
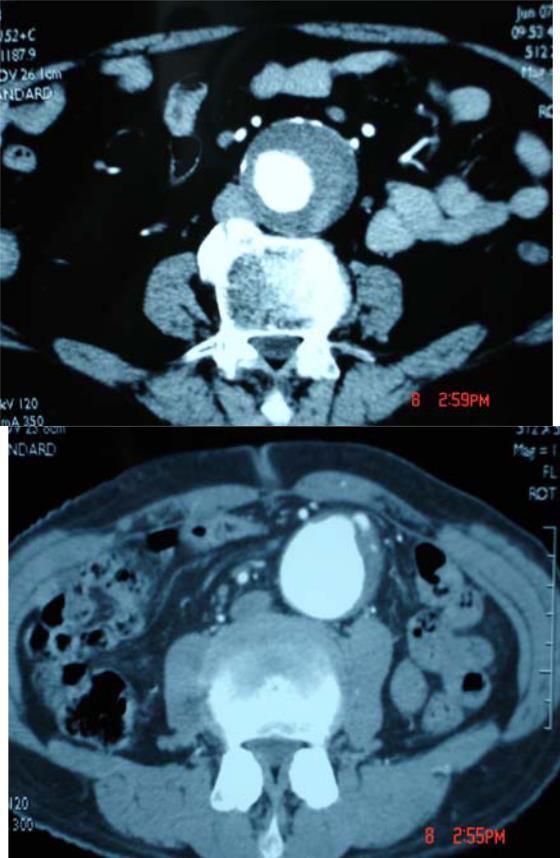
b- Động mạch chủ bụng :
Đau bụng chỉ gặp trên dưới 50%, số còn lại là phát hiện tình cờ khi khám siêu âm bụng vì các lý do khác nhau . Sờ thấy khối u bụng đập theo nhịp mạch gặp ở 75% .
Kết quả chụp CLVT đối với phình ĐMC bụng cần làm rõ những chi tiết dưới đây :
• Tình trạng ĐMC trên chỗ phình và khẩu kính ĐMC .
• Kích thước túi phình bao gồm đường kính ngoài và khẩu kính các dòng chảy trong túi phình trên mặt cắt ngang
• Độ lan rộng theo chiều dọc của động mạch và typ túi phình : ngực bụng, trên thận, dưới thận, có lan tới động mạch chậu không .
• Đặc điểm dòng chảy trong túi phình (lòng thật, lòng giả, huyết khối trong lòng mạch)
• Tình trạng thành mạch : vôi hoá thành liên tục hay ngắt quãng, độ dầy của tổ chức huyết khối thành, tình trạng ngấm thuốc thành mạch sau tiêm cản quang (tình trạng viêm mạch)
• Tình trạng các cấu trúc quanh túi phình (mỡ, niệu quản, tĩnh mạch chủ dưới, tĩnh mạch thận, có tĩnh mạch thận sau ĐMC không, tiểu tràng và tá tràng)
• Tình trạng của các động mạch tạng bụng tương quan với cổ túi phình, đặc biệt là hai động mạch thận, số lượng động mạch thận .
• Chức năng và hình thái hai thận .
• Tổn thương phối hợp nếu có (khối u)
Ngoài các chi tiết nêu trên, cần quan tâm phát hiện những trường hợp đặc biệt sau :
• Phình mạch viêm : Các phình ĐMC bụng do viêm thường kèm theo tình trạng xơ khoang sau phúc mạc và túi phình lan tới động mạch chậu . Túi phình hay thâm nhiễm vào đoạn 3 tá tràng, tĩnh mạch chủ dưới và niệu quản nên có thể thấy thận ứ nước . Vùng xâm lấn của túi phình có thể ngấm thuốc thay đổi sau tiêm cản quang . Tình trạng đau của bệnh nhân do xơ khoang sau phúc mạc có thể nhầm với biểu hiện doạ vỡ nhưng vỡ túi phình do viêm thường hiếm gặp .
• Nứt, nguy cơ vỡ và vỡ túi phình : Tình trạng này đòi hỏi xử trí nhanh . Các dấu hiệu nghi ngờ gồm : (1) kích thước ngang của túi phình và nhất là khẩu kính tăng trên 5mm trong 6 tháng . (2)Phình do nấm, thường gặp phình dạng túi, ít có vôi hoá thành và phối hợp với dấu hiệu viêm quanh ĐMC bụng như có dịch quanh động mạch, hình hơi-mức nước và hình hạch to quanh ĐMC và khẩu kính túi phình tăng nhanh . Nguy cơ vỡ túi phình trong trường hợp này không chỉ là kích thước túi phình mà còn do mức độ nhiễm khuẩn của thành mạch do tụ cầu, liên cầu, kể cả vi khuẩn kị khí và Gram âm . Đặc biệt lưu ý đối với người bị suy giảm miễn dịch . (3) túi phình phát triển mới lệch tâm, đứt quãng hình vôi hoá ở vị trí trước đây liên tục, thành túi phình mỏng ở vị trí đối diện với một mỏ xương thoái hoá đốt sống (4) Huyết khối thành ngấm thuốc sau tiêm cản quang và (5) Dấu hiệu tăng đậm hình liềm tự phát trong huyết khối hoặc ở thành mạch trên ảnh trước tiêm thuốc .
• Túi phình vỡ : Khi túi phình đã vỡ, chụp CLVT không tiêm cản quang đã đủ để chẩn đoán : Hình liên tục từ thành động mạch chủ với khối máu tụ tăng đậm ở khoang sau phúc mạc; khối này thường đẩy thận trái ra trước . Sau tiêm cản quang, thuốc cản quang qua chỗ vỡ chảy vào khối máu tụ cạnh thành mạch là hình ảnh trực tiếp của vỡ .
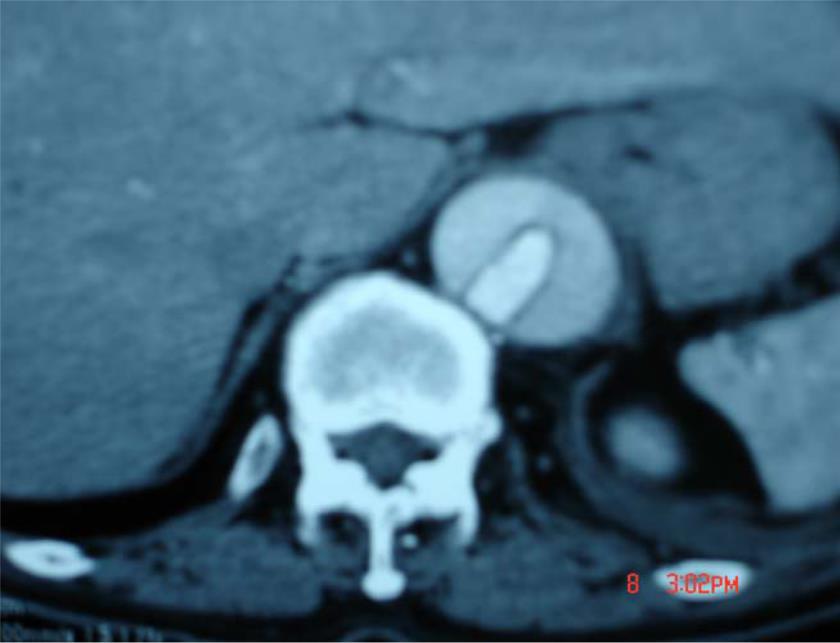
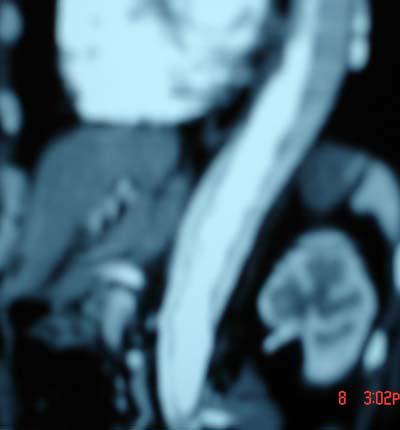

![[Giới thiệu] Chẩn đoán hình ảnh CỘNG HƯỞNG TỪ toàn thân – GS. Phạm Minh Thông](https://virad.org/wp-content/uploads/2024/05/Chan-doan-hinh-anh-CONG-HUONG-TU-toan-than-2.jpg)