1. Nang gan
1.1. Đại cương
Nang gan là một bệnh lý hay gặp (1-5% các trường hợp khám siêu âm gan mật) với tần số tăng lên ở người có tuổi, thường được phát hiện một cách tình cờ trên siêu âm mà không có triệu chứng lâm sàng, có thể là nang đơn độc hoặc nhiều nang. Kích thước của nang thường không tăng hoặc tăng lên rất chậm theo tuổi.
Nang gan có triệu chứng lâm sàng: khi nang quá lớn (8-10cm đường kính) hoặc nang bị biến chứng (chảy máu, nhiễm trùng). Biểu hiện lâm sàng có thể đau, khó chịu hoặc sờ thấy khối vùng hạ sườn phải, đôi khi có tăng bilirubin máu, sốt (nhiễm trùng). Nang gan có thể được điều trị bằng tiêm cồn 95%. Nhưng trước khi tiêm cồn cần chụp nang có bơm cản quang để biết chắc chắn nang không thông với đường mật hoặc thoát thuốc ra nhu mô gan. Tuy nhiên, có khoảng 1/ 4 số nag có thể tái lập sau khi chọc hút có tiêm cồn. Ung thư hoá lớp tế bào lót thành nang có thể xẩy ra nhưng hiếm.
Về mặt giải phẫu bệnh, nang gan có lẽ được hình thành do sự bít tắc bẩm sinh ống mật quản rồi sau đó là sự ứ đọng dịch mật. Nang gan thường là đơn độc (trừ bệnh gan đa nang), đôi khi có vách và đôi khi có 2-3 nang. Biểu mô lót thành nang thường là biểu mô hình trụ và biểu mô đường mật, 50% các trường hợp thành nang có các phần mật quản. Dịch trong nang trong, không màu hoặc màu vàng.
1.2. Chẩn đoán chụp cắt lớp vi tính
Nang điển hình:
Nang gan biểu hiện bằng vùng rỗng âm tròn hoặc bầu dục, không có thành với đường bờ mảnh và rõ nét. Nhu mô gan xung quanh nang hoàn toàn bình thường. Nang gan thường không có vách ngăn trong nang, nhưng khi hai nang nằm gần nhau có thể đọc nhầm là là một nang có vách ngăn. Tỷ trong dịch từ 0-15UH. Sau khi tiêm thuốc cản quang tỷ trong nang không thay đổi. Kích thước nang rất thay đổi từ nhiều cm đến vài mm. Những nang nhỏ, tỷ trọng có thể cao hơn do hiệu ứng thể tích khối.
Số lượng thường có một hoặc hai nang. Trong trường hợp nhiều nang thì hình cắt lớp vi tính của mỗi nang không thay đổi, nhưng bệnh cảnh lâm sàng và tiên lượng có khác hơn. Đa số các trường hợp gan đa nang thường kèm theo thận đa nang gọi là bệnh gan-thận đa nang. Bệnh gan-thận đa nang thường có tính chất gia đình. Tuy nhiên, cũng có nhiều trường hợp gan đa nang không kèm theo thận đa nang.
Biến chứng của nang:
Hay gặp là chảy máu trong nang hoặc nang nhiễm trùng. Trong trường hợp này tỷ trọng tăng và thành có thể dày lên. Chẩn đoán phân biệt hai loại biến chứng này và với một số tổn thương khác đòi hỏi phải kết hợp với dấu hiệu lâm sàng.
1.3. Sự lựa chọn phương pháp chẩn đoán hình ảnh.
Nang gan nói chung chỉ cần chẩn đoán siêu âm là đủ. Tuy nhiên, khi hình ảnh siêu âm không điển hình hoặc bệnh cảnh lâm sàng đặc biệt thì cần chụp cắt lớp vi tính.
2. U máu gan
2.1 Đại cương
U máu gan rất hay gặp, chiếm khoảng 4-7% dân cư, có thể gặp ở mọi lứa tuổi nhưng thường được phát hiện ở lứa tuổi 30-50, chiếm ưu thế ở nữ giới.
ở trẻ em, một u máu gan lớn kèm theo giảm tiểu cầu hoặc sự xung huyết do suy tim phải tạo nên hội chứng Kasabach-Merritt. Sự phát triển của một số u máu tùy thuộc vào lượng oestrogene và progesterone, điều này giải thích cho tần số xuất hiện cao hơn của u máu ở phụ nữ trẻ và một số u máu tăng kích thước nhanh trong thời kỳ có thai. Tuy nhiên, cho đến nay chưa thấy mối liên quan giữa u máu và thuốc tránh thai đường uống.
Hầu hết các u máu gan không có triệu chứng lâm sàng và được phát hiện tình cờ trên siêu âm hoặc chụp cắt lớp vi tính. Nhưng những u máu lớn có thể có biểu hiện lâm sàng: đau hạ sườn phải, gan to hoặc khối ổ bụng. Biến chứng có thể gặp là chảy máu trong khối u hoặc khối u vỡ chảy máu trong ổ bụng, thường gặp do chấn thương hoặc sau chọc sinh thiết. U máu hầu như không có biến chứng ác tính hoá, chỉ mới có một vài trường hợp được thông báo. Biến chứng tắc mạch trong u máu cũng có thể gặp với biểu hiện lâm sàng đau hạ sườn phải và sốt.
Về mặt giải phẫu bệnh, u máu ở gan thường đơn độc và có kích thước dưới 3cm, thường gặp thuỳ phải nhiều hơn thuỳ trái, đặc biệt là thuỳ sau. Tuy nhiên, khoảng 10% các trường hợp có nhiều u và khoảng 10-20% các khối u có đường kính trên 4cm được gọi là u máu có kích thước lớn. Các u máu lớn thường kèm theo cấu trúc xơ, huyết khối và đôi khi có vôi hoá. U máu có hai loại: u máu dạng hang (hémangiome caverneux) bao gồm các hồ máu mà thành được lát bởi một lớp tế bào biểu mô dẹt và u mao mạch (hémangiome capillaires) gồm các cuộn mao mạch nhỏ.
Nguyên tắc điều trị: nếu không có biến chứng thì không cần một sự can thiệp điều trị nào cả, ngay cả với những u máu có kích thước lớn. Đối với u máu có biến chứng, theo nhiều tác giả, điều trị phẫu thuật là hiệu quả nhất; xạ trị, gây tắc động mạch gan đều ít hiệu quả.
2.2. Hình ảnh cắt lớp vi tính
Trước khi tiêm thuốc cản quang u máu giảm tỷ trọng, đồng nhất, trừ một số trường hợp đặc biệt có những vùng xơ không đồng nhất hoặc vôi hoá nhỏ.
Sau khi tiêm thuốc cản quang: u máu bắt thuốc sớm ở vùng ngoại vi, sau đó hướng dần vào trung tâm và bắt thuốc hoàn toàn từ phút thứ 3 đến phút thứ 6. Tuy nhiên, đối với những khối u máu lớn có thể không bắt thuốc hết toàn bộ khối.
Hạn chế của cắt lớp vi tính trong chẩn đoán u máu đó là những trường hợp khối u quá nhỏ hoăc nhiều khối, u máu thể xơ hoá. Khoảng 5% di căn gan có hình ảnh cắt lớp vi tính giống u máu.
3. U tế bào gan lành tính
U tế bào gan lành tính bao gồm: u tuyến (adénome hépatocellulaire) và tăng sản thể nốt khu trú (hyperplasie nodulaire focale- HNF).
3.1. Tăng sản thể nốt khu trú
3.1.1. Đại cương
Tăng sản thể nốt khu trú là một tổn thương gan lành tính, ít gặp, trước đây, nó có những tên khác như xơ gan khu trú, giả u gan, loạn sản phôi gan, u tuyến hỗn hợp. Hiện nay, Tăng sản thể nốt có thể được đánh giá như là một sự bất thường mạch máu hoặc loạn sản dị dạng phôi bẩm sinh. Tăng sản thể nốt có thể gặp ở mọi lứa tuổi, nhưng nhiều hơn ở trẻ em, nữ nhiều hơn nam (9/10 trường hợp). Cho đến nay các nghiên cứu chưa xác định vai trò của thuốc tránh thai trong việc làm tăng tỷ lệ mặc bệnh nhưng đã cho thấy nó có thể làm tăng thể tích khối u và góp phần làm tăng triệu chứng lâm sàng.
Tăng sản thể nốt thường được phát hiện một cách tình cờ khi khám lâm sàng, soi ổ bụng hoặc siêu âm. Các xét nghiệm sinh hoá gan đều bình thường.
Về mặt giải phẫu bệnh, tăng sản thể nốt khu trú thường đơn độc và có khoảng 20% có nhiều khối, kích thước rất thay đổi đa số các trường hợp dưới 5cm, nhưng cũng có thể có khối trên 10cm thậm chí 20cm. Khối thường có hình tròn hoặc có nhiều thuỳ, giới hạn rõ, nhưng không có vỏ bao bọc. Trên lát cắt qua khối thấy có những dải tổ chức xơ hình sao toả ra từ trung tâm chia cắt khối thành những khối nhỏ không hoàn toàn. Trên vi thể, cho thấy các khối nhỏ này bao gồm những bè tế bào gan tăng sản và các dải xơ. Nằm trong phần xơ có sự tăng sinh tế bào đường mật nhưng không thực sự hình thành các ống mật quản và các tế bào viêm, các tế bào Kupffer, các mạch máu thành dày và xơ hoá. Sự giãn ngoằn nghoèo của các mạch máu và các điểm chảy máu trong khối u rất hay gặp. Người ta hay gặp khối tăng sản khu trú đi kèm với u máu gan.
Tiến triển của khối tăng sản thể nốt khu trú thường lành tính, cho đến nay chưa có thông báo y văn nào về sự ác tính hoá của nó.
3.1.2. Hình ảnh cắt lớp vi tính
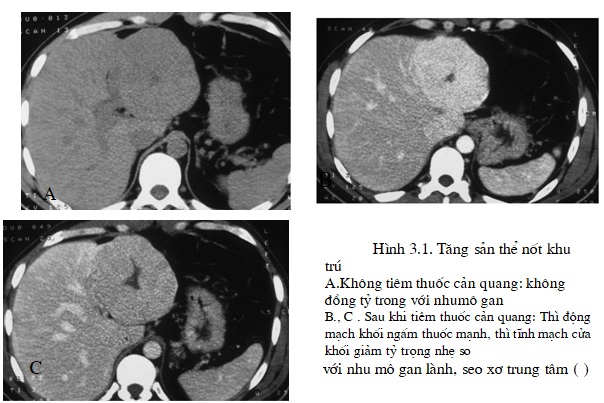
Trước khi tiêm thuốc cản quang tổn thương khối đồng tỷ trọng hoặc hơi tăng hay hơi giảm tỷ trọng so với nhu mô gan lành. Hình ảnh đặc thù để chẩn đoán phì đại thể nốt khu trú là vùng giảm tỷ trọng hình sao ở trung tâm khối tương ứng với vùng sẹo xơ trung tâm kèm theo các mạch máu nuôi dưỡng.
Sau khi tiêm thuốc cản quang, khối biểu hiện tính chất giàu mạch máu bắt thuốc đồng nhất và tối đa ở thì động mạch khoảng 30 giây sau khi tiêm tĩnh mạch nhanh, tiếp đến khối trở nên đồng tỷ trọng hoặc giảm tỷ trọng so với nhu mô gan ở thì tĩnh mạch cửa. Nếu chụp cắt lớp
vi tính khu trú khôi u với tiêm tĩnh mạch nhanh đôi khi có thể thấy được mạch máu nuôi đưỡng ở thì rất sớm, đây là dấu hiệu quan trọng để chẩn đoán phân biệt với u tuyến tế bào gan.
3.2. U tuyến tế bào gan
3.2.1. Đại cương
U tuyến tế bào gan là khối u lành tính rất hiếm gặp ở trẻ dưới 15 tuổi. ở người lớn thường hay gặp u tuyến gan ở nữ giới hơn nam giới (9/1), phần lớn gặp ở phụ nữ tuổi trung niên và có liên quan tới việc sử dụng thuốc tránh thai (oestrogenes) liều cao lâu ngày. Cơ chế của oestrogene làm tăng tỷ lệ khối u tuyến gan chưa được rõ ràng. Một số yếu tố khác cũng có khả năng làm tăng nguy cơ mắc bệnh đó là: một số bệnh lý chuyển hoá (bệnh tích glycogène ở gan loại I, bệnh tăng galactosa máu bẩm sinh, bệnh đái đường…), trong trường hợp sử dụng kéo dài steroit đồng hoá hoặc hormon nam.
Về mặt giải phẫu bệnh, u tuyến là một sự tăng sinh lành tính tế bào gan, thường đơn độc, nhưng cũng có khoảng 10-20% các trường hợp có 2 hoặc 3 khối. Trong một số trường hợp rất hiếm có thể có nhiều khối (trên 10 khối) được gọi là bệnh u tuyến (adénomatose), lúc này việc chẩn đoán phân biệt với ung thư tế bào gan trở nên rất khó khăn. Nhu mô gan phần còn lại hoàn toàn bình thường. Khối u thường tròn, kích thước từ 5-15 cm, giới hạn rõ và có vỏ xơ bao bọc. Trung tâm khối có thể có các vùng hoại tử hoặc chảy máu sau đó được thay thế bằng tổ chức xơ. Có thể có các mạch máu lớn nuôi khối u, nhất là vùng ngoại vi.
Về lâm sàng, khối u tuyến có thể được phát hiện một cách tình cờ, 5-10%, khi thăm khám lâm sàng hoặc siêu âm; 25-30% bệnh nhân có khối ổ bụng; 20-25% đau bụng mãn tính và 30-40 % có thể biểu hiện đau bụng cấp do chảy máu trong khối u hoặc trong ổ bụng. Các xét nghiệm về chức năng gan đều bình thường, đôi khi có tăng phosphataza kiềm, đặc biệt tỷ lệ alpha-foetoprotéine (bao giờ cũng phải thử) bình thường.
Tiến triển và biến chứng: U tuyến gan lành tính tiến triển rất chậm. Nó có thể tăng kích thước nhanh trong trường hợp vẫn dùng thuốc tránh thai hoặc trong thời kỳ mang thai. Đây cũng là nguyên nhân dễ gây biến chứng đối với u tuyến. Biến chứng có thể gặp trong u tuyến là chảy máu trong khối u hoặc hiếm hơn chảy máu trong ổ bụng gây những cơn đau bụng cấp và có thể sốc, theo một số tác giả có tới 60% u tuyến gan có chảy máu trong khối u và hoại tử (tăng sản thể nốt khu trú chỉ có khoảng 6%).
Nguy cơ ung thư hoá của u tuyến rất ít gặp. Tuy nhiên, sự đánh giá nó một cách chính xác thường khó khăn. Đồng thời, nguy cơ chuyển thành ác tính của một u tuyến tăng cao ở phụ nữ dùng thuốc tránh thai đường uống hoặc dùng các stéroide chuyển hoá hoặc u tuyến trong biến chứng ứ đọng glycogène loại I.
Nguyên tắc điều trị đối với u tuyến là phẫu thuật để tránh biến chứng ác tính hoá.
3.2.2. Hình ảnh chụp cắt lớp vi tính
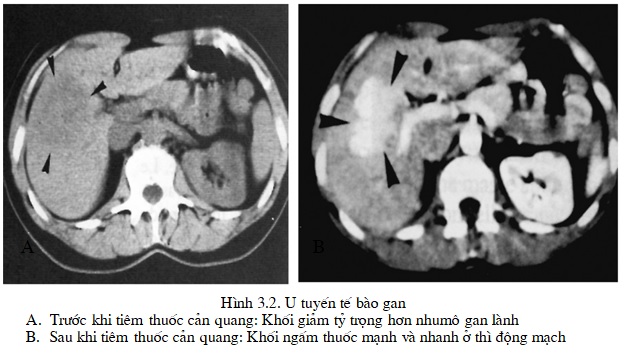
Trước khi tiêm thuốc cản quang khối giảm tỷ trọng so với nhu mô gan. Đôi khi có những vùng tăng tỷ trong tự nhiên trong khối tương ứng với tổn thương chảy máu mới hoặc có thể có vùng tỷ trọng âm của tổ chức mỡ. Sau khi tiêm khối bắt thuốc cản quang mạnh và nhanh, nó xuất hiện tăng tỷ trọng ở thì động mạch sau đó nhanh chóng trở nên đồng tỷ trọng với nhu mô gan lành ở giây thứ 45 đến giây thứ 60. Khối thường đồng nhất, trừ khi có các vùng hoặc các dải hoại tử chảy máu xơ hoá không bắt thuốc cản quang sớm, lúc này khối không đồng nhất.
4. các khối u lành tính khác
4,1. U mỡ thường hiếm, giới hạn rõ, tỷ trọng âm, đôi khi có các thành phần khác của bệnh cảnh u cơ-mỡ-mạch máu.
4.2. U tuyến dạng nang hiếm gặp và biểu hiện trên chụp cắt lớp vi tính bằng khối u giớ hạn rõ, tròn, chủ yếu là cấu trúc nang.
Ngoài ra người ta có thể gặp u xơ, u cơ trơn, u bạch mạch ở gan

![[Giới thiệu] Chẩn đoán hình ảnh CỘNG HƯỞNG TỪ toàn thân – GS. Phạm Minh Thông](https://virad.org/wp-content/uploads/2024/05/Chan-doan-hinh-anh-CONG-HUONG-TU-toan-than-2.jpg)