1. Giải phẩu mạch máu não liên quan đến chẩn đoán cắt lớp vi tính nhồi máu :
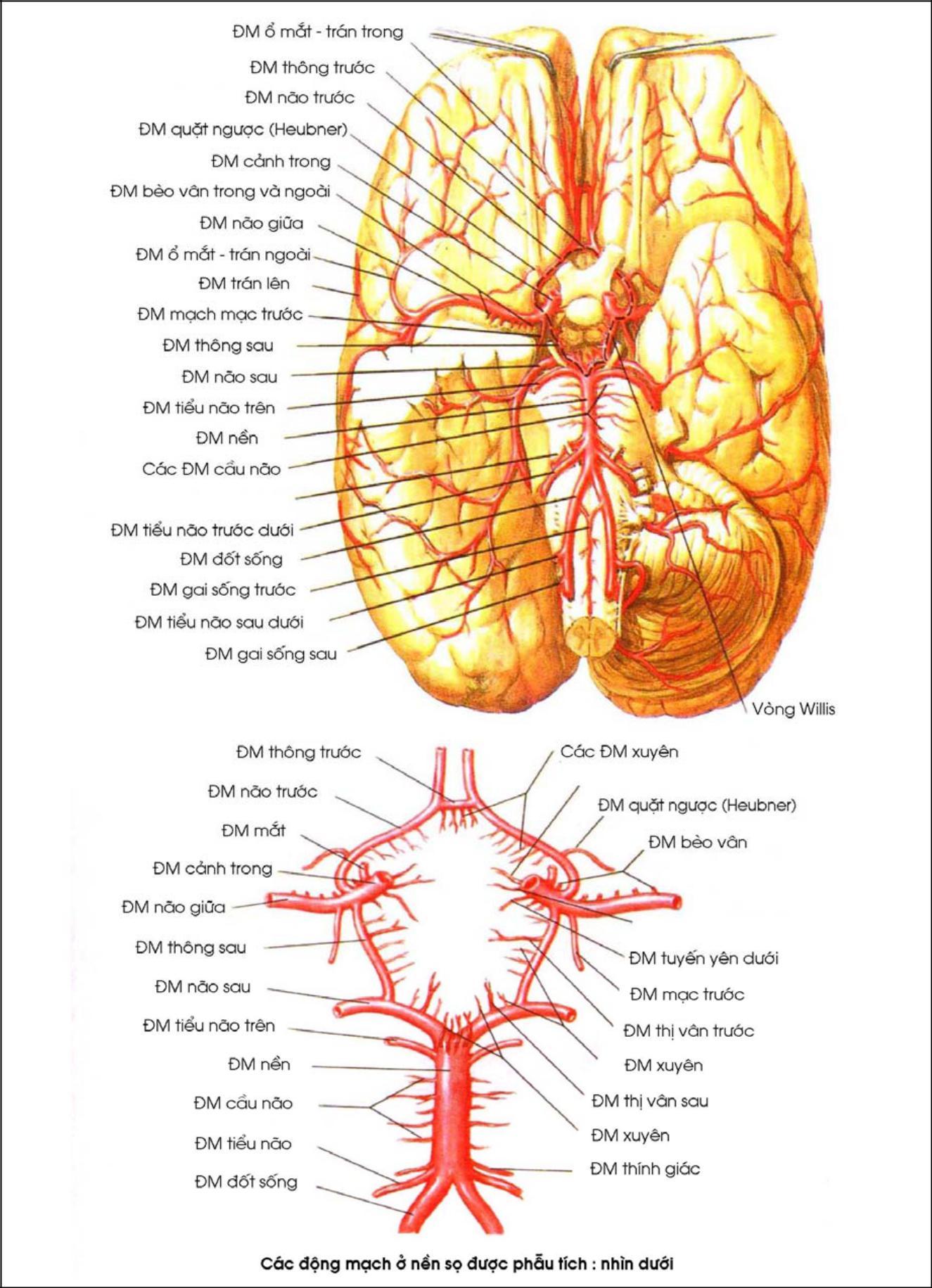
Não được nuôi bởi hai nguồn mạch máu là động mạch cảnh trong và động mạch sống nền.
1.1. Động mạch cảnh trong gồm bốn ngành tận:
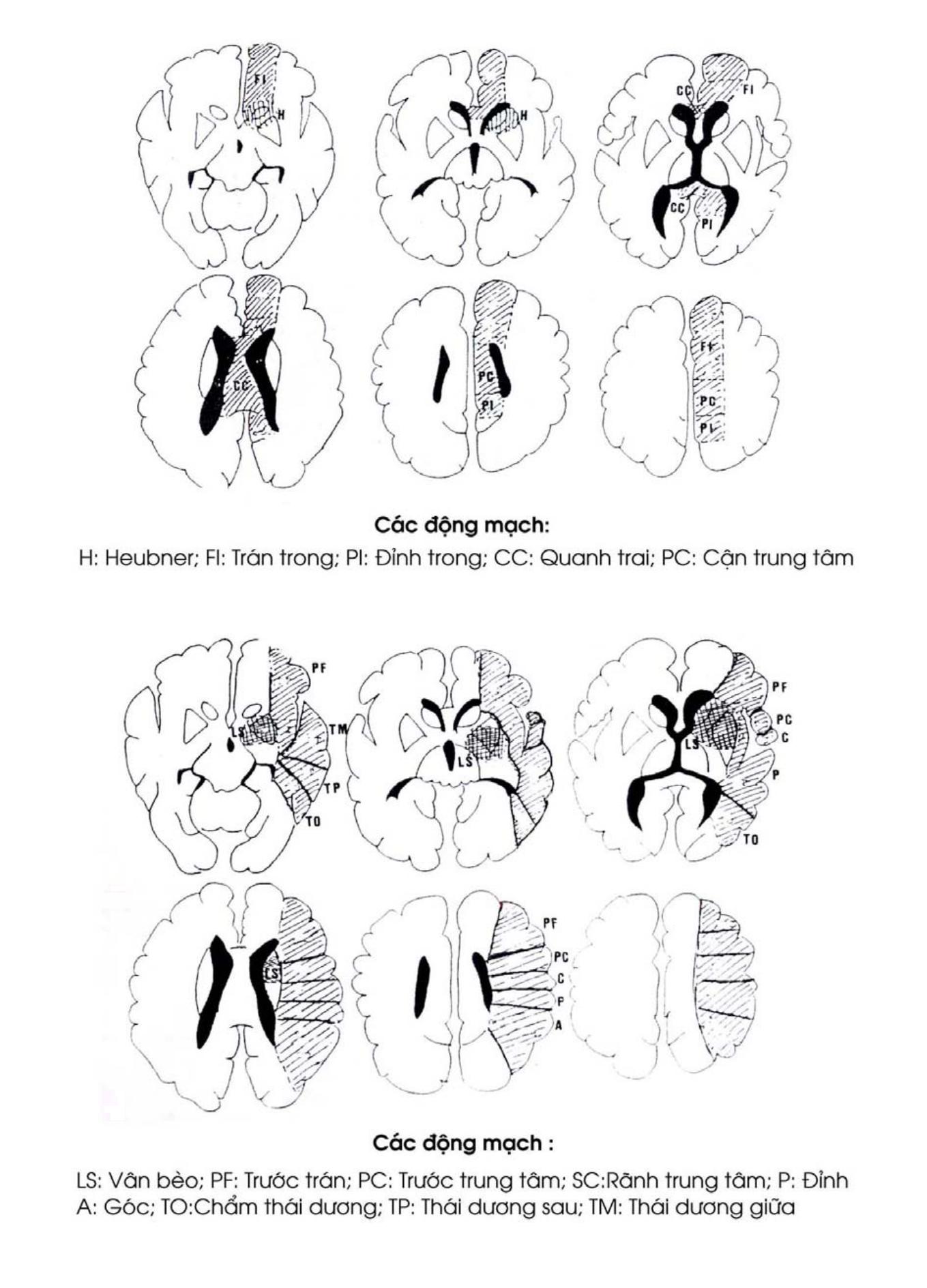
– Động mạch não trước, nhánh nông cấp máu cho mặt ngoài vỏ não thuộc hồi trán một, hồi trán hai và 1/4 trên của hồi trán lên (tiểu thuỳ cận trung tâm, là vùng chi phối cho vùng vỏ não vận động và cảm giác chi dưới).
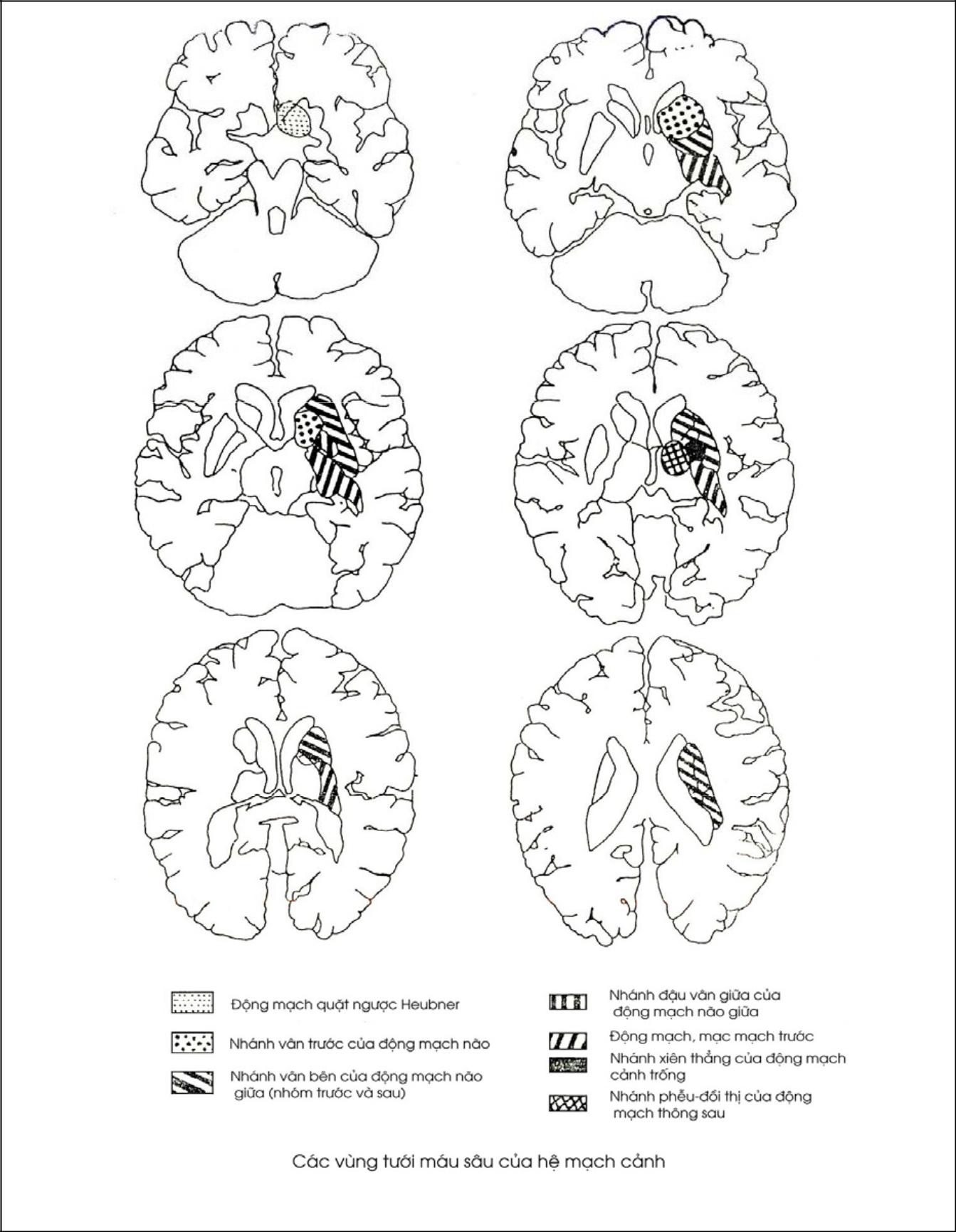
Các nhánh sâu của động mạch não trước có một nhánh quan trọng là động mạch Heubner tưới máu cho phần trước của bao trong, nhân đuôi và nhân bèo.
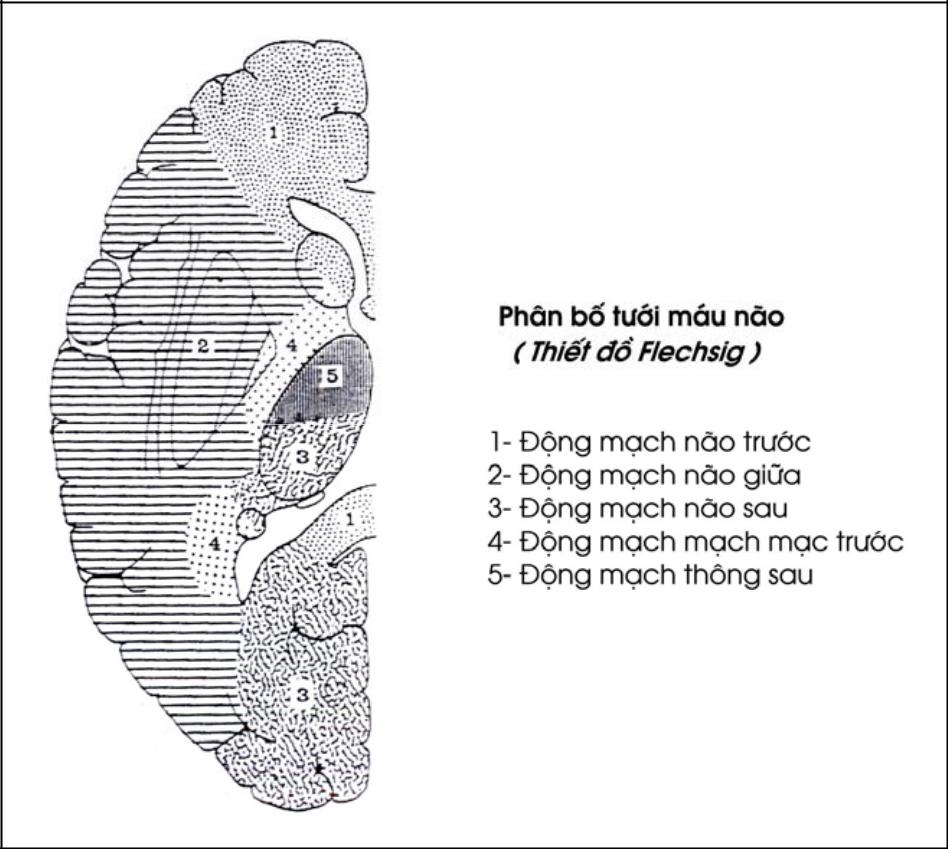
– Động mạch não giữa, nhánh nông tưới máu cho mặt ngoài hồi trán ba và 3/4 dưới của hồi trán lên 1/2 ngoài của thuỳ trán. Động mạch não giữa còn tưới máu cho mặt ngoài thuỳ thái dương, thuỳ đỉnh và 1/2 trước của thuỳ chẩm.
Nhánh sâu của động mạch não giữa có một nhánh quan trọng là động mạch thể vân bên (lateral striate artery) cung cấp máu cho vùng bao trong, nhân đuôi, nhân bèo và đồi thị, động mạch này còn gọi là động mạch Charcot.
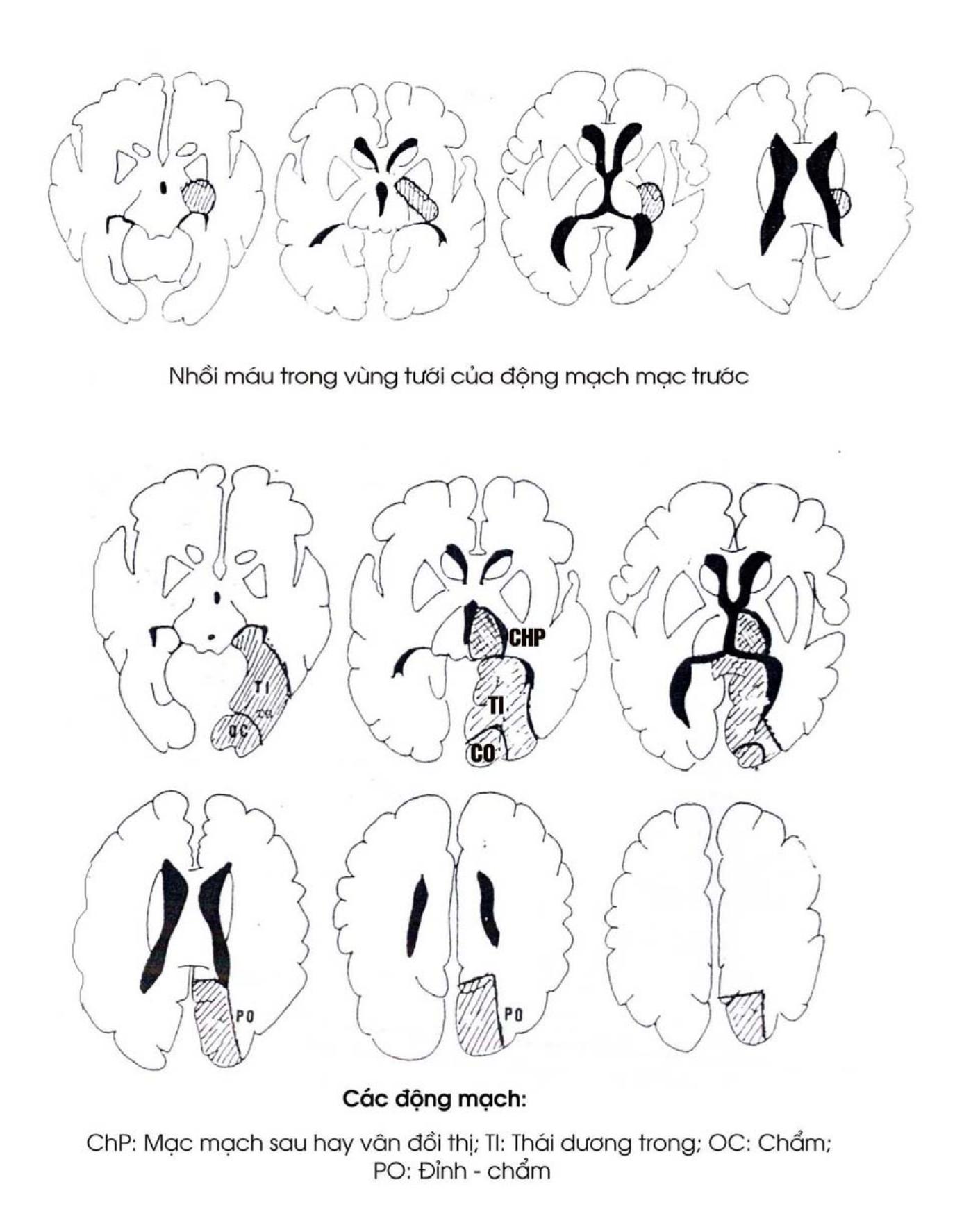
Động mạch mạc trước chạy vào các màng mạch để tạo thành đám rối màng mạch bên, giữa và trên .
Mỗi động mạch lại chia thành hai loại ngành: ngành nông cấp máu cho vỏ não, ngành sâu cấp máu cho các nhân xám trung ương như đồi thị, thể vân, nhân đuôi, nhân đỏ, bao trong và màng mạch.
Hệ thống động mạch nông và sâu đôc lập với nhau. Các nhánh tận của hệ thống động mạch trung tâm không nối thông với nhau và phải chịu áp lực cao nên dễ chảy máu do tăng huyết áp, đặc biệt là hai nhánh thường chảy máu là động mạch Heubner là nhánh sâu của động mạch não trước và động mạch Charcot là nhánh sâu của động mạch não giữa. Hệ thống các động mạch nuôi ngoại vi não chia nhánh nhiều nên chịu áp lực thấp vì vậy hay gây nhũn não khi huyết áp hạ.
Vùng giao thuỷ (Watershed) là vùng tiếp nối giữa các nhánh nông và các nhánh sâu, thường xảy ra tai biến gây tổn thương lan toả như thiếu máu cục bộ
1.2. Động mạch sống nền:
Cấp máu cho 1/3 sau của bán cầu tiểu não và thân não. Hai động mạch não sau và hai nhánh tận cùng của động mạch sống nền tưới máu cho mặt dưới của thuỳ thái dương và mặt giữa của thuỳ chẩm.
1.3. Hệ thống mạch nối của động mạch n∙o bao gồm:
– Động mạch cảnh trong, động mạch cảnh ngoài và động mạch đốt sống qua động mạch mắt.
– Qua vòng Willis các mạch máu lớn ở đáy não.
– Vòng nối các mạch máu quanh vỏ não nối thông giữa các nhánh nông của động mạch não trước, não giữa và não sau.
Trong điều kiện bình thường hệ thống các mạch nối trên hầu như không hoạt động, mỗi động mạch chỉ tuới máu cho khu vực nó phân bổ. Khi tổn thương tắc hẹp các mạch nối thông này mới hoạt động bù trừ. Riêng ở tiểu não không có mạch nối trên bề mặt nên khi tai biến xẩy ra tiên lượng thường nặng.
2. Định nghĩa và phân loại tai biến thiếu máu não cục bộ (nhồi máu não):
2.1 Định nghĩa thiếu máu n∙o cục bộ (nhồi máu n∙o)
Thiếu máu cục bộ não xảy ra khi một mạch máu não bị tắc. Khu vực tới bởi mạch không được nuôi dưỡng sẽ bị huỷ hoại, nhũn ra (trước đây gọi là tai biến nhũn não).
Vị trí của ổ nhồi máu thường trùng với khu vực tưới máu của mạch, do đó cho một khu vực thần kinh khu trú, cho phép lâm sàng phân biệt được mạch bị tắc.
2.2 Phân loại tai biến thiếu máu cục bộ:
Trong thiếu máu cục bộ não, người ta phân biệt các loại:
2.2.1 Thiếu máu cục bộ thoáng qua:
Nếu sau đột quỵ bệnh nhân phục hồi hoàn toàn sau 24h, loại này thường được coi là nguy cơ của thiếu máu cục bộ hình thành.
2.2.2 Thiếu máu cục bộ não hồi phục:
Nếu quá trình hồi phục quá 24 giờ không di chứng hoặc di chứng không đáng kể.
2.2.3 Thiếu máu cục bộ não hình thành:
Không hồi phục, di chứng nhiều.
4. Nguyên nhân gây thiếu máu cục bộ:
Có 3 nguyên nhân lớn: Huyết khối mạch, co thắt mạch và nghẽn mạch.
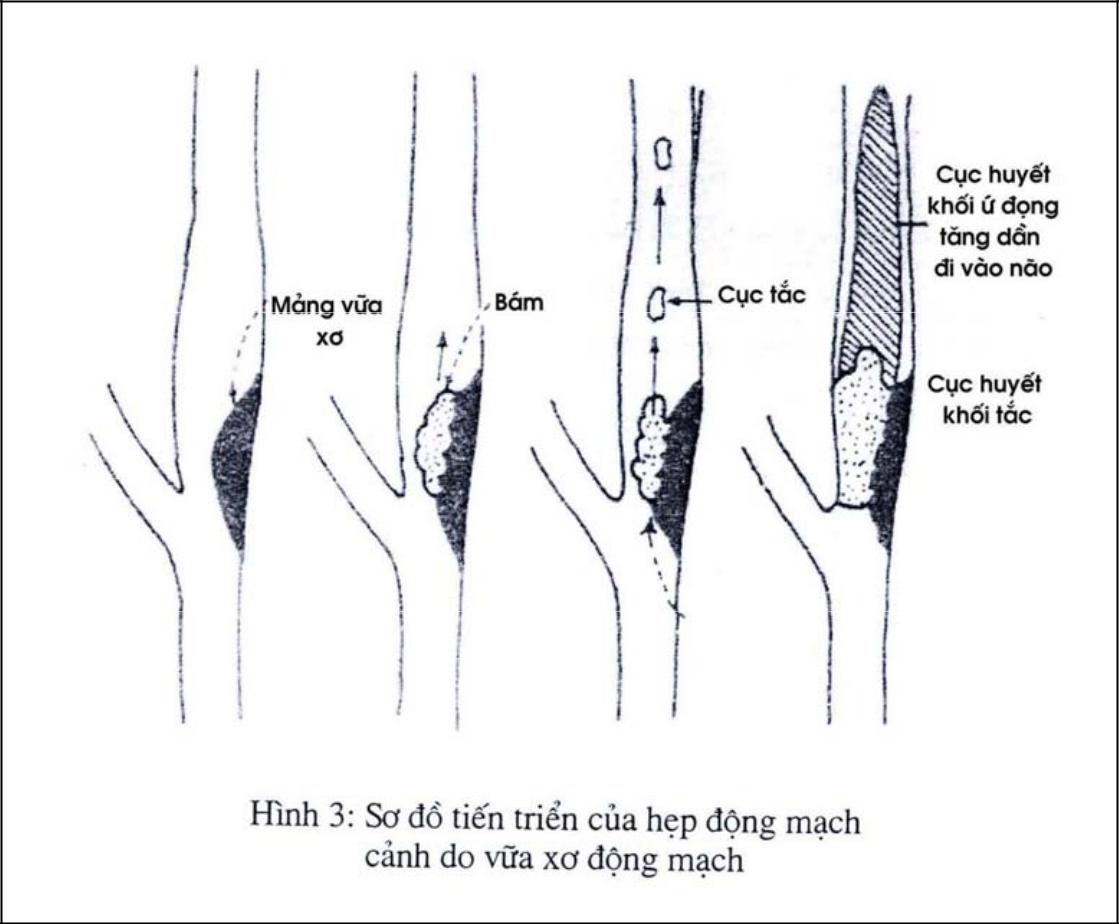
4.1. Huyết khối mạch (thrombosis):
Do tổn thương thành mạch tại chỗ, chủ yếu gồm: xơ vữa động mạch do cao huyết áp, viêm động mạch, các bệnh máu: tăng hồng cầu, bệnh hồng cầu hình liềm, giảm tiểu cầu, tắc mạch…, u não chèn ép các mạch não, túi phồng to đè vào động mạch não, các bệnh lý khác như: loạn phát triển xơ cơ mạch.
4.2 Co thắt mạch (Vascoconstriction):
Làm cản trở lưu thông máu.
– Co thắt mạch sau xuất huyết dưới nhện
– Co thắt mạch não hồi phục nguyên nhân do sau chấn thương, sau sản giật, co thắt mạch sau đau nửa đầu.
4.3 Nghẽn mạch (Embolisme):
Là cục tắc từ một mạch ở xa não bong ra đi theo tuần hoàn lên não đến chỗ lòng mạch nhỏ hơn sẽ nằm lại gây tắc mạch. Nguồn gốc do tim như: bệnh van tim, rung nhĩ, tim bẩm sinh, mắc phải sau nhồi máu cơ tim, sùi loét, loạn nhịp tim, viêm nội tâm mạc cấp do vi khuẩn, huyết khối động mạch cảnh. Ngoài ra có thể gặp trong những trường hợp biến chứng ở sản phụ mới sinh.
5. Hình ảnh cắt lớp vi tính (CLVT):
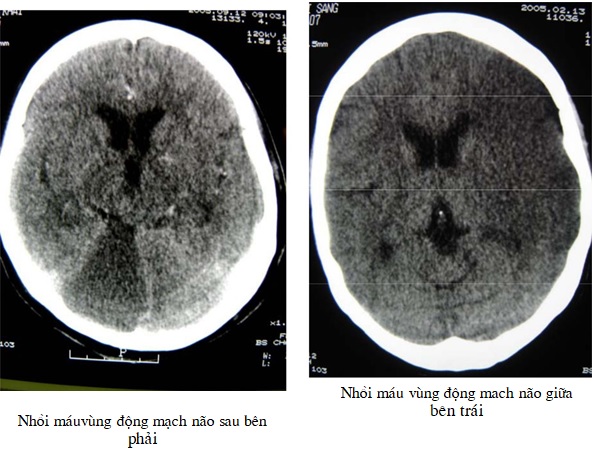
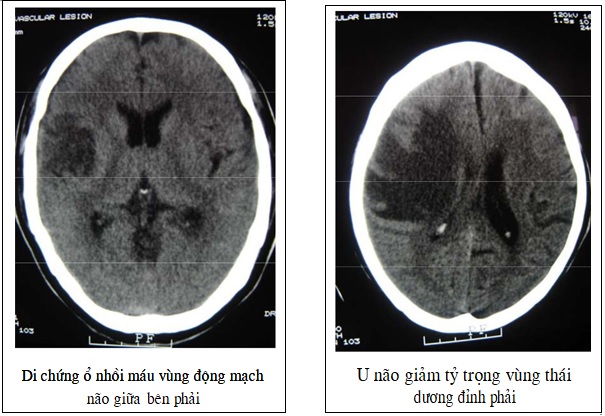
Hình ảnh điển hình trên phim chụp cắt lớp vi tính của nhồi máu khu vực vỏ não là một vùng giảm tỷ trọng mang đặc điểm tuỷ – vỏ não theo sơ đồ cấp máu của một động mạch não hoặc một nhánh của động mạch não. Vùng giảm tỷ trọng thường có hình thang, diện rộng, chiếm gần hết thuỳ thái dương (do nhồi máu của động mạch não giữa), hình tam giác đáy ngoài (do nhồi máu một nhánh của động mạch não giữa), hình chữ nhật sát đư-ờng giữa (do nhồi máu của động mạch não trước) hoặc hình dấu phẩy (do nhồi máu vùng sâu). Khu vực giảm tỷ trọng thay đổi theo thời gian, tuần 1 thấy giảm tỷ trọng không rõ bờ, có khi giảm tỷ trọng không đồng đều, theo một số tác giả là do có chảy máu nhỏ trong vùng bị nhồi máu. Tuần 2 thấy rõ bờ vùng giảm tỷ trọng rõ dần. Cấu trúc vùng bệnh lý trở nên đồng tỷ trọng tạm thời với mô não trong tuần thứ 2 đến tuần thứ 3 (hiệu ứng sương mù- togging effect), được giải thích là do xuất hiện những ổ xuất huyết nhỏ trong đám nhồi máu. Một số ổ nhồi máu ở giai đoạn trung gian có ngấm cản quang, gây khó khăn trong chẩn đoán phân biệt với u não. Sau một tháng diện giảm đậm thu nhỏ hơn, bờ rõ hơn và đậm độ cũng giảm xuống gần với độ dịch (giai đoạn hình thành kén nhũn não). Dấu hiệu choán chỗ thường xuất hiện ở tuần đầu và giảm dần theo thời gian. Vùng nhồi máu rộng có dấu hiệu choán chỗ nhiều hơn, nhưng mức độ choán chỗ ít khi mạnh như
trong u não và áp xe não. Khi đã hình thành kén nhũn não, sẽ có tình trạng giãn khu trú và co kéo phần não thất sát với ổ kén cũng như hình ảnh rộng và sâu hơn của các rãnh cuộn não tương ứng với khu vực thiếu máu. Các dấu hiệu này thể hiện teo não cục bộ sau nhồi máu.
Chảy máu trong vùng nhồi máu còn gọi là vùng nhồi máu đỏ có thể gặp ở từ 10 – 12% các nhồi máu não dưới hai dạng.
– Nhồi máu não chảy máu (Hemorrhagic Infarction) viết tắt HI gồm: Type I: các chấm chảy máu nhỏ dọc theo bờ của ổ nhồi máu.
Type II: nhiều chấm chảy máu kết hợp lại trong khu vực của ổ nhồi máu, không có hiệu ứng choán chỗ.
– Máu tụ trong tổ chức não (Parenchymal Hematoma) viết tắt là PH, hoặc là tụ máu trong ổ nhồi máu não (Intrainfarct Hematoma) gồm:
Type I: máu tụ không vượt quá 30% khu vực nhồi máu não kèm theo có hiệu ứng choán chỗ nhẹ.
Type II: máu tụ vượt quá 30% thể tích vùng nhồi máu não có kèm theo hiệu ứng choán chỗ nhẹ, loại này dễ nhầm với chảy máu não nguyên phát.
* Các nhồi máu hồi phục nhanh: (các triệu chứng lâm sàng mất đi trong vòng 2 tuần) và có thể thấy vùng giảm tỷ trọng trên ảnh cắt lớp vi tính bây giờ trở nên đồng đậm độ với mô não.
* Cơn thiếu máu cục bộ thoáng qua biểu hiện các dấu hiệu lâm sàng mất đi trong vòng 48 giờ thường không thấy được hình bất thường trên chụp cắt lớp vi tính.
* Nhồi máu ổ khuyết : gặp ở người có tuổi, tăng huyết áp và xơ vữa động mạch với những hội chứng ổ khuyết trên lâm sàng thần kinh. Hình chụp cắt lớp vi tính hay gặp là những ổ giảm tỷ trọng nhỏ ở bao trong và các nhân xám trung ương hoặc cạnh thân não thất bên, kích thước ổ giảm đậm này thường dưới 15 mm, hay gặp hơn các ổ dưới 10 mm, các ổ khuyết cũ dưới 5 mm. Những ổ khuyết quá nhỏ không thấy được trên ảnh cắt lớp. Trên một bệnh nhân có thể gặp nhiều ổ khuyết với gian đoạn cũ mới khác nhau. Đây là dạng nhồi máu dễ bỏ qua khi chẩn đoán trên phim chụp CLVT.
* Nhồi máu vùng giao thuỷ (Watershed): Hay gặp ở khu vực đỉnh – chẩm, nơi hợp lưu của động mạch não trước và động mạch não giữa, động mạch não giữa và động mạch não sau.
– Sự thay đổi tỷ trọng của mô não xảy ra trong nhồi máu thường từ từ. Vì thế khi mới xuất hiện (thường khoảng 6 giờ đầu) chụp CLVT có thể chưa thấy rõ hình ảnh bệnh lý hoặc thay đổi mô não rất kín đáo khó phân biệt với mô lành.
Về mặt giải phẫu bệnh, sự biến đổi mô não trong nhồi máu não tiến triển qua 3 giai
đoạn:
. Giai đoạn đầu là giai đoạn mềm hóa tổ chức, có phù nội bào và ngoại bào. ở giai đoạn này, tỷ trọng mô não giảm chưa đáng kể.
. Giai đoạn tiếp theo là giai đoạn nhuyễn hoá tổ chức, thường xuất hiện từ ngày thứ 2 của bệnh.
. Giai đoạn hoá kén là giai đoạn ổ nhồi máu dịch hoá, tỷ trọng giảm rõ hơn so với mô não.
Các ổ nhồi máu kích thước lớn, quá trình hồi phục rất chậm, thậm chí để lại một vùng tổn thương vĩnh viễn không hồi phục.
Hầu hết các ổ nhồi máu trên phim chụp cắt lớp vi tính đều không có hình ảnh của một khối choán chỗ. Tuy nhiên trong những ngày đầu có thể có hình ảnh chèn đẩy nhẹ não thất và đường giữa sang phía đối diện do hiện tượng phù nề gây nên.
6. Chẩn đoán phân biệt:
Nhồi máu não là một bệnh thường gặp do tai biến mạch máu não. Hình ảnh chụp CLVT có thể dễ xác định được chẩn đoán nếu có một bảng lâm sàng phù hợp kèm theo. Tuy nhiên, cần lưu ý trong một vài trường hợp phải phân biệt với các bệnh sau:
– U não, đặc biệt là dạng u tế bào hình sao (astrocytoma): ổ giảm tỷ trọng trong u não dạng này thường kèm theo dấu hiệu khối choán chỗ, trong khi đó nhồi máu não thường không có hoặc đôi khi vì phù nề kèm theo nên cũng có dấu hiệu khối choán chỗ nhưng mức độ ít hơn so với u não, có thể nói mức độ chèn ép trong nhồi máu não không tương đương với thể tích vùng bệnh lý.
– Cần lưu ý các ổ giảm tỷ trong ở vùng tiểu não rất dễ chẩn đoán nhầm với u não như u tế bào hình sao , u dây thần kinh số 8…
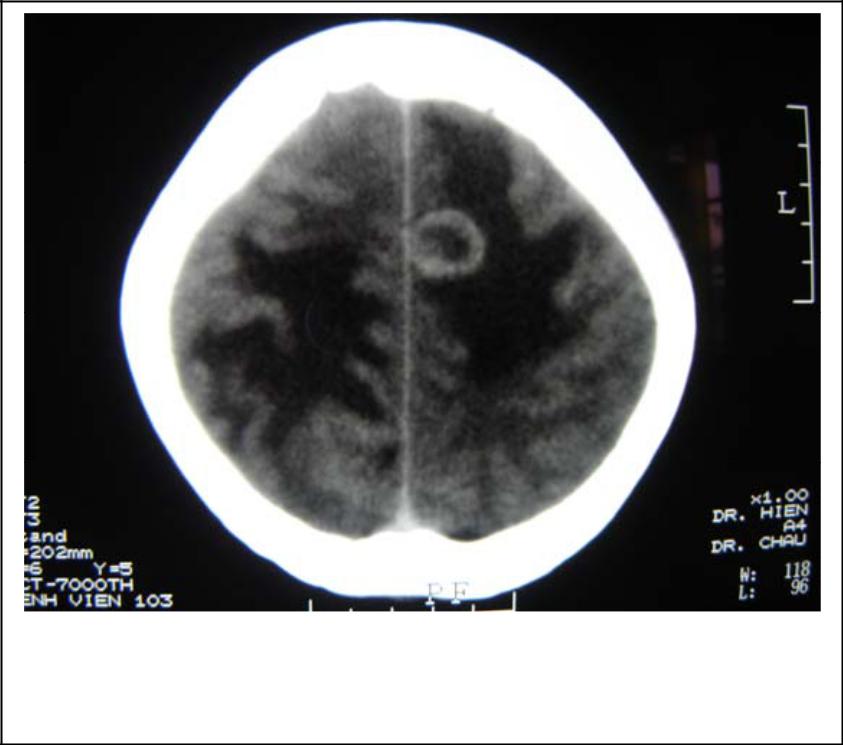
– Di bào ung thư lên não cho thấy vùng giảm tỷ trọng rộng, thường tập trung ở chất trắng và lan toả một hoặc cả hai bên bán cầu. Trong khi nhồi máu não thường xẩy ra ở phạm vi một bên bán cầu, trong vùng mạch máu phân bổ và giảm tỷ trọng cả ở chất trắng và chất xám.
Chụp sau tiêm thuốc cản quang cóổ di căn ung thư vùng đỉnh trái (ngấm hình nhẫn, sau tiêm thuốc cản quang) khi thấy một hoặc nhiều nhân di căn ngấm thuốc dạng hình nhẫn nằm giữa vùng giảm tỷ trọng.
ổ xơ sẹo hoặc ổ dịch hoá do di chứng của ổ vết thương sọ não cũ : Vùng giảm tỷ trọng thường kèm theo dấu hiệu co kéo mô não lân cận, co kéo não thất nếu
– Khuyết tổ chức não sau phẩu thuật:
Vùng khuyết não thường liên quan đến vùng khuyết sọ, vùng giảm tỷ trọng thường có chỉ số âm, co kéo não thất vùng lân cận
+ Chẩn đoán phân biệt các ổ giảm tỷ trọng trong mô não.
– Phù não có tỷ trọng từ + 25 đến +12 HU
– Dịch có tỷ trọng từ + 12 đến 2 HU
– Mỡ có tỷ trọng từ (– 40) đến (– 100 HU)
– Khí có tỷ trọng từ < (- 400 HU)
| Chẩn đoán | Hình ảnh chụp CLVT | |
| 1. | Phù quanh ổ bệnh lý. | Viền giảm tỷ trọng quanh một ổ máu tụ trong não, quanh ổ |
| áp xe não, quanh một u não hoặc ổ di căn não. | ||
| 2. | Nhồi máu não. | Vị trí giảm tỷ trọng tương ứng vùng não mà động mạch đó |
| cấp máu (trán, thái dương, chẩm): giai đoạn đầu có hiệu ứng | ||
| choán chỗ nhẹ, không ngấm thuốc cản quang. | ||
| 3. | Phù não do dập não | Giảm tỷ trọng kín đáo 1 vùng, một bán cầu hoặc cả 2 bên: |
| bờ não thất bị xoá mờ, não thất thu hẹp. | ||
| 4. | U não | – Hay gặp u não dạng Astrocytoma: có hiệu ứng khối choán |
| chỗ, không ngấm thuốc cản quang | ||
| 5. | áp xe não | – Có dấu hiệu choán chỗ. |
| – Vùng giảm tỷ trọng tròn hoặc bầu dục, ngấm thuốc cản | ||
| quang hình nhẫn. | ||
| 6. | Khuyết tổ chức não | – Liên quan đến vị trí phẫu thuật. |
| sau phẫu thuật. | – Có thể có co kéo não thất vùng lân cận. | |
| 7.Di căn ung thư | – Vùng giảm tỷ trọng rộng ở một hoặc hai bên bán cầu. | |
| Chủ yếu ở chất trắng. | ||
| – Sau tiêm cản quang, nhân ung thư ngấm hình nhẫn. | ||

![[Giới thiệu] Chẩn đoán hình ảnh CỘNG HƯỞNG TỪ toàn thân – GS. Phạm Minh Thông](https://virad.org/wp-content/uploads/2024/05/Chan-doan-hinh-anh-CONG-HUONG-TU-toan-than-2.jpg)