Mục lục
Mục đích
– Khẳng định chẩn đoán.
– Nghiên cứu triệu chứng.
– Theo dõi tiến triển và phát hiện biến chứng.
– Hướng dẫn can thiệp.
Kỹ thuật: Từ vòm hoành tới tiểu khung, trước và sau khi tiêm thuốc cản quang tĩnh mạch, có đối quang trong ống tiêu hóa.
Những điểm phân tích
1. Tìm hiểu tiền sử bệnh nhân. Sự tồn tại sỏi túi mật, viêm tụy mãn, cơn đầu tiên của viêm tụy cấp, uống rượu.
2. Tìm hiểu thời gian bắt đầu triệu chứng. Cắt lớp vi tính tham gia làm bilan giai đoạn sớm, theo dõi tiến triển bệnh, phát hiện biến chứng.
3. Phân tích tụy: Trong thể nặng nhu mô tụy không đều, không đặc hiệu ở giai đoạn đầu, có thể có phù, ổ thiếu máu, hoặc ổ hoại tử. Đánh gía chính xác từ ngày thứ 10.
4. Phân tích mỡ quanh tụy.
5. Nghiên cứu những ổ dịch ngoài tụy, vị trí, số lượng thể tích.
Thời kỳ viêm tấy bị loại bỏ, người ta không bao giờ nói ổ dịch nếu đặc tính này không rõ trên lần cắt lớp đầu tiên. Những ổ dịch thường ở hậu cung mạc nối, khoang cạnh thận trước trái, với những thể nặng ở khoang cạnh thận sau, rốn gan, gốc mạc treo đại tràng ngang.
6. Nghiên cứu sỏi túi mật, sỏi đường mật.
7. Nghiên cứu dấu hiệu bệnh lý gan. Uống rượu là nguyên nhân thứ 2 của viêm tụy cấp sau sỏi mật.
8. Nghiên cứu dấu hiệu viêm tụy mãn ung thư tụy.
9. Nghiên cứu dịch ascite, tràn dịch màng phổi.
10. Nghiên cứu xâm lấn mạc nối lớn.
11. Nghiên cứu biến chứng sớm.
Apxe tụy và ngoài tụy tiên lượng nặng, cần thiết phải dẫn lưu. Những biến chứng muộn là nang giả tụy, giả phình động mạch, huyết khối tĩnh mạch mạc treo, tĩnh mạch lách, biểu hiện là tăng áp lực tĩnh mạch cửa, chèn ép tiêu hóa.
12. Xếp loại viêm tụy cấp.
Người ta sử dụng phân loại của Balthazar để đánh giá mức độ viêm tụy, nhưng không nhạy bằng sinh hóa. Cũng có thể phân chia:
– Garde A: Tuyến bình thường.
– Garde B: Phì đại tụy lan tỏa hoặc khu trú, hoặc bờ không đều.
– Garde C: Mờ lớp mỡ quanh tụy.
– Garde D: Có ổ dịch cạnh tụy.
– Garde E: Có 2 ổ dịch hoặc có hơi trong hoặc ngoài tụy. Garde A, B ít biến chứng ngược với garde C, D, E.
13. Chỉ định điện quang can thiệp.
Viêm tụy cấp
Đại cương
Viêm tụy cấp (VTC) là tình trạng viêm cấp tính của tụy với việc giải phóng men tụy tự động phá hủy tuyến tụy. Viêm tụy thực chất không phải là tụy tấy đỏ, mà là phù, hoại tử, chảy máu do nhiều nguyên nhân, còn viêm là hậu quả của các tình trạng trên.
Viêm tụy cấp là bệnh lý cấp tính trong ổ bụng, bệnh có thể có nhiều biến chứng nguy hiểm và tỷ lệ tử vong cao. Vì vậy cần rất thận trọng trong quá trình chẩn đoán, theo dõi và điều trị.
Ngày nay người ta phân loại thành 2 thể: Phù tụy cấp (viêm tụy cấp thể nhẹ) và viêm tụy cấp hoại tử chảy máu (viêm tụy cấp thể nặng). Giữa hai thể trên có những thể trung gian, thường không có sự song hành giữa biểu hiện lâm sàng, biến đổi sinh hóa và các tổn thương quan trọng trên hình ảnh. Thể nhẹ đáp ứng tốt với điều trị nội khoa, thể hoại tử với mức độ hoại tử khác nhau, có thể có diễn biến xấu dẫn tới nhiễm trùng, suy giảm tuần hoàn hô hấp, suy giảm nhiều tạng và nhiều chức năng sinh tồn với tỷ lệ tử vong cao.
Trước đây việc chẩn đoán hình ảnh tụy chỉ là gián tiếp như xem hình cản quang dạ dày, tá tràng hay chụp mạch máu để thấy các mạch máu quanh tụy. Ngày nay có nhiều phương pháp chẩn đoán hình ảnh để nhìn trực tiếp hình ảnh tụy như siêu âm, cắt lớp vi tính, cộng hưởng từ, siêu âm nội soi… Siêu âm là kỹ thuật đơn giản rẻ tiền, có thể thực hiện ở tất cả các trung tâm y tế, thăm khám nhiều lần, phát hiện được những tổn thương tại tụy và ngoài tụy, theo dõi sự tiến triển của bệnh, nhưng cũng khó đánh giá tổn thương trong tình trạng cấp cứu bụng chướng hơi, bệnh nhân to béo. Trong đó cắt lớp vi tính ngày nay là kỹ thuật cơ bản để chẩn đoán VTC, tiên lượng, theo dõi phát hiện biến chứng. Góp phần quyết định phương hướng điều trị, có thể hướng dẫn điện quang can thiệp.
Vấn đề chính của viêm tụy cấp là chẩn đoán thể bệnh, đánh giá mức độ tổn thương để quyết định phương pháp điều trị.
– Trên góc độ tiến triển của bệnh, viêm tụy cấp nguồn gốc do sỏi rất khác so với viêm tụy cấp có nguồn gốc do rượu.
– Tuổi trung bình là 50-60t, hay gặp ở nam giới.
Nguyên nhân: Hai nguyên nhân chính của viêm tụy cấp là rượu và sỏi đường mật chính, sỏi túi mật mỗi nguyên nhân tùy thuộc từng vùng đất khác nhau.
1. Do rượu: Vai trò của rượu thường đánh giá khác nhau, thường gây ra viêm tụy mãn tính.
2. Do sỏi
– Có 4 sỏi nhỏ đường < 4mm trong túi mật là nguy cơ gây viêm tụy cấp. – Có mối liên quan giữa sỏi đường mật chính với viêm tụy cấp, thường gây ra dày ống túi mật, trào ngược mật vào ống Wirsung.
– Tắc nghẽn Oddi gây tăng áp lực trong đường mật, nứt vỡ các ống ngoại tiết nhỏ và thoát dịch tụy.
– ở Việt nam cần phải nói tới nguyên nhân do giun trong ống mật chủ và trong ống tụy, là nguyên nhân hay gặp.
3. Các nguyên nhân khác (hiếm gặp)
– Tăng mỡ
– protein huyết (Hyperlipoprotéinémies).
– Cường cận giáp trạng (Hyperparathyroidie).
– Rối loạn vận động cơ tròn Oddi.
– Sau phẫu thuật: Viêm tụy, đường mật, dạ dày ghép thận, ghép tim…
– Sau chụp mật tụy ngược dòng nội soi
– Sau chấn thương tụy.
– U tụy, nguyên phát hay di căn, hoặc các nguyên nhân gây tắc ống tụy.
– Tụy chia (Pancréas divisum): Dẫn đến rối loạn bài tiết của dịch tụy qua hai ống Wirsung và Santorini. Tổn thương giải phẫu bệnh
1.Viêm tụy cấp thể phù: Tuy to ra, có thể một phần hay toàn bộ tụy, tụy có màu tái nhợt hoặc xám khi cắt có dịch trong chảy ra. Có thể sự phù nề chỉ giới hạn ở tuyến tụy, cũng có khi sự phù nề lan ra các tổ chức xung quanh: mạc treo đại tràng ngang, mạc nối nhỏ, cuống gan, các lá phúc mạc, khoang sau phúc mạc… Trong ổ bụng có thể thấy ít dich trong.
2.Viêm tụy cấp hoại tử: Khi mổ thấy trong ổ bụng có ít nước máu, thường màu đỏ sẫm, có khi hơi đục, số lượng thay đổi từ vài mm dến hàng lít. Hiện tượng hoại tử mỡ biểu hiện những vết trắng bóng như những vết nến có thể thấy trên bề mặt tụy xung quanh tụy, gốc mạc treo đại tràng ngang, cũng có khi lan tỏa khắp bụng ở các lá phúc mạc. Tuyến tụy to ra, bờ không đều có những ổ hoại tử màu xám hoặc xám đen lẫn với những ổ chảy máu đỏ sẫm, có thể khu trú ở một phần tụy có khi lan rộng toàn bộ tụy. Hiện tượng hoại tử có thể khu trú ở tụy cũng có khi lan sang các tạng lân cận (đại tràng ngang, dạ dày tá tràng, lách…). Dịch và tổ chức hoại tử có thể khu trú ở quanh tụycũng như có thể lan theo rãnh thành đại tràng xuống hố chậu, ra sau phúc mạc
Chẩn đoán hình ảnh viêm tụy cấp
Có nhiều mục đích
– Khẳng định và xác định chẩn đoán.
– Xác định rõ tính chất trầm trọng, góp phần tiên lượng.
– Tìm nguyên nhân.
– Theo dõi tiến triển và phát hiện biến chứng.
– Hướng dẫn cách thức điều trị.
– Tràn dịch màng phổi hay gặp tràn dịch màng phổi trái. Có thể thấy hình ảnh phù phổi cấp.
Chụp cắt lớp vi tính Lợi ích
– Phân tích tụy và khoang cạnh tụy, đánh giá chính xác tình trạng nhu mô tụy.
– Đánh giá sự lan tỏa của hoại tử trong khoang phúc mạc, sau phúc mạc, hạ vị, trung thất…
– Phát hiện sỏi trong đường mật chính nhất là sỏi kẹt Oddi (enclavé au niveau de la papille).
– Nghiên cứu những dấu hiệu hướng tới chẩn đoán nguyên nhân như do rượu: gan nhiễm mỡ, xơ gan tăng áp lực tĩnh mạch cửa, vôi hoá tụy…
1. Dấu hiệu tại nhu mô
– Tụy to lan tỏa hoặc từng vùng.
– Bờ tụy không rõ nét là tiến triển của viêm, có thể có phù nề bao quanh tụy.
– Dày mặt sau phúc mạc, mạc treo trong ổ bụng rất hay gặp bên trái.
– Trước khi tiêm thuốc tụy giảm tỷ trọng, có những mảng tăng tỷ trọng biểu hiện của chảy máu mới.
– Sau tiêm thuốc nhu mô tụy thường không đồng tỷ trọng, với những vùng giảm tỷ trọng tương ứng với phù nề, ổ thiếu máu hay hoại tử.
– ống Wirsung có thể bình thường hoặc dãn.
– Một thăm khám bình thường không thể loại trừ chẩn đoán viêm tụy cấp (28% VTC thể phù), ngược lại thăm khám với viêm tụy cấp thể hoại tử phải chụp angioscanner, có bắt thuốc cản quang tương đương với phù nề hoại tử.
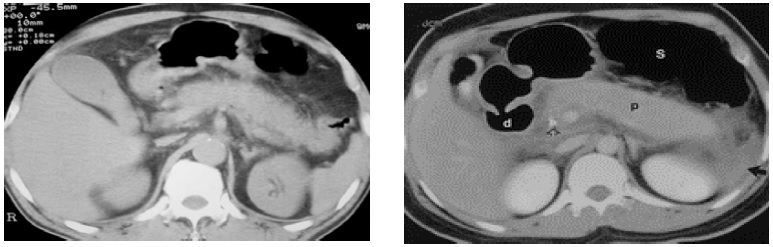
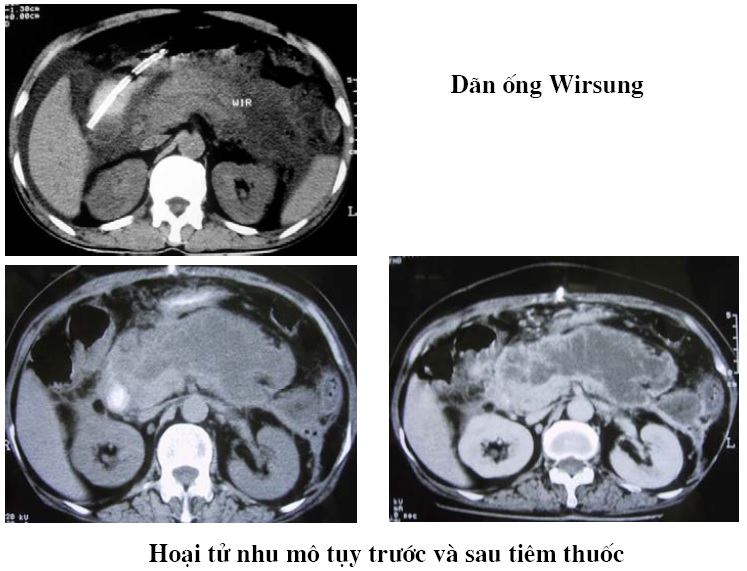
2. Dấu hiệu ngoài nhu mô
– Thể vừa phải: Quan sát thấy sự mờ đi của lớp mỡ cạnh tụy với sự tăng tỷ trọng, xóa vách mỡ trong tuyến, và dày cân làm bờ tụy không rõ.
– Thể nặng: Viêm biểu hiện bới khối giảm tỷ trọng, gianh giới không rõ (20-40HU), ổ viêm này không cho phép dự đoán hình thành tổn thương, và tập hợp quá trình phù chảy máu, hoại tử. ước lượng tổn thương tùy thuộc tùy thuộc mức độ hình thành và bản chất tổn thương, ổ viêm trở thành ổ dịch, có tỷ trọng của dịch, bờ rõ nét, được xác minh sau khi tiêm thuốc cản quang.
Định khu tổn thương: Tổn thương viêm hoặc ổ dịch có thể khu trú ở mặt trước tụy, phía sau của thành sau ổ bụng. Vị trí hay gặp phía sau khoang mạc nối, khoang quanh thận trước trái, rất hiếm gặp ở khoang quanh thận trước phải và cạnh sau thận.
Tổn thương phối hợp: Không đặc hiệu có thể thấy:
– Dày cân sau phúc mạc, đặc biệt là cân Gérota trước trái.
– Dày thành các tạng rỗng lân cận.
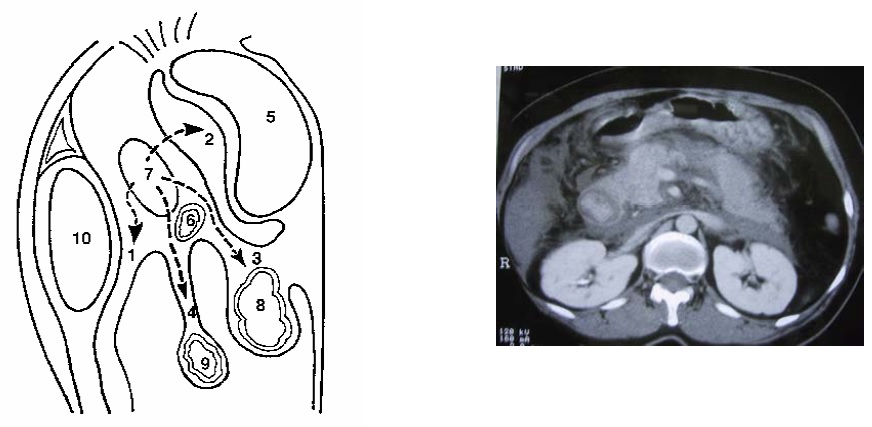
Dòng chảy tụy sang khoang cạnh thận trước trái trước phải
Đường lan tỏa của dòng viêm tụy 1: Khoang quanh thận trước, 2: Phía sau khoang mạc nối, 3: Mạc treo đại tràng ngang, 4: Mạc treo, 5: Dạ dày, 6: Tá tràng, 7: Tụy, 8: Đại tràng ngang, 9: Quai ruột, 10: Thận trái.
Phát hiện những biến chứng
– Tràn dịch khu trú: Cổ trướng thường gặp 7%, trong thể nặng thấy tràn dịch màng phổi hay gặp bên trái, đôi khi cả hai bên (1/3 trường hợp), có thể có rối loạn thông khí phía đáy phổi.
– Nang giả tụy: Là hình giảm tỷ trong gianh giới rõ, chảy máu mới có thể tăng tỷ trọng.
– apxe không đồng tỷ trọng, bắt thuốc một phần sau khi tiêm thuốc, có khí ở trong khối.
– Dòng hoại tử xa tụy: Biểu hiện bằng hội chứng khối, tỷ trọng của dịch, không hoặc bắt ít thuốc cản quang. Vị trí có thể thay đổi: mạc nối nhỏ, khoang sau phúc mạc, rãnh cạnh thận trái, có ý nghĩa tiên lượng.
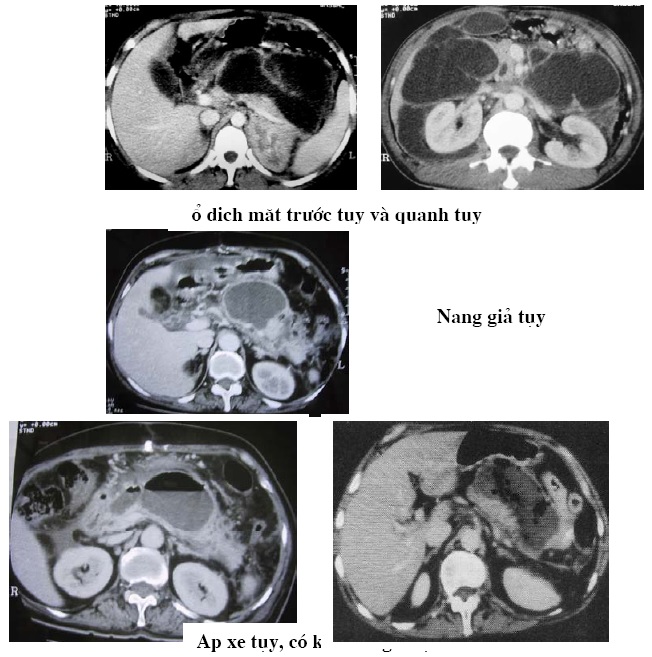
Tiên lượng viêm tụy cấp qua chụp cắt lớp vi tính
Phân loại của Hill
- Stade 0: Tụy bình thường.
- Stade 1: Tụy tăng kích thước.
- Stade 2: Tụy tăng kích thước với xâm lấn mỡ quanh tụy.
- Stade 3: Tụy tăng kích thước và có ổ dịch quanh tụy.
- Stade 4: Có ổ dịch trong 2 khoang cạnh tụy.
- Stade 5: ổ dịch đi xa.
Phân loại của Ranson
- A: Tụy bình thường.
- B: Tăng kích thước tụy.
- C: Viêm nhiễm tại tụy và mỡ quanh tụy.
Phân loại theo Ranson và Balthazar có 5 bậc
- – Bậc A: Tụy bình thường.
- – Bậc B: Tụy to toàn bộ hoặc khu trú, bờ tụy không đều.
- – Bậc C: Mờ lớp mỡ quanh tụy, tụy to và không đồng tỷ trọng.
- – Bậc D: Viêm hoặc ổ dịch đơn độc quanh tụy.
- – Bậc E: Viêm hoặc nhiều ổ dịch quanh tụy, hoặc có hơi quanh tụy.
Giá trị dự đoán mức độ viêm tụy bằng cắt lớp vi tính trong theo dõi biến chứng đã được Ranson và Balthazar đề cập tới. Mức độ A,B không có biến chứng apxe, ngược lại trong mức C,D,E có nhiều biến chứng.
Phân loại theo Freeny
- – Độ A: Tụy bình thường: Tụy ngấm thuốc thuần nhất và không to.
- – Độ B: Viêm tụy cấp thể phù: Tụy to ra bờ không rõ, có phù tổ chức quanh tụy.
- – Độ C: Phản ứng viêm quanh tụy, tụy hoại tử <30% nhu mô.
- – Độ D: Tụy hoại tử 30-50%, ổ dịch và ổ hoại tử khu trú.
- – Độ E: Tụy hoại tử >50%, nhiều ổ dịch và hoại tử lan tỏa, ap xe tụy.
phân loại theo tổn thương trên cắt lớp vi tính và xét nghiêm vi trùng: Dựa trên hình ảnh cắt lớp vi tính và xét nghiệm vi trùng học, có giá trị để đánh giá tình trạng bệnh, tiên lượng cũng như quyết định thái độ sử trí.
– Viêm tụy cấp thể phù.
– Viêm tụy cấp hoại tử:
+ Hoại tử vô trùng.
+ Hoại tử nhiễm trùng.
– Ap xe tụy.
– Nang giả tụy.
Vấn đề quan trọng là đánh giá đúng tình trạng bệnh, xác định mức độ và vị trí tổn thương để có thái độ sử trí đúng đắn và kịp thời: Khi nào điều trị nội khoa, ngoại khoa, can thiệp ngoại khoa như thế nào.
Biến chứng của viêm tụy cấp
1. Viêm tụy mưng mủ
– Là biến chứng rất nặng của VTC, apxe tụy bắt buộc phải đặt drainage dưới da, thường xuất hiện sau 2-4 tuần sau khi có viêm tụy hoại tử hoặc có dòng chảy tụy hoại tử cạnh tụy.
– Cắt lớp vi tính là phương tiện thường xuyên sử dụng nhưng hình ảnh của nó không đặc hiệu:
– Khối giảm tỷ trọng nhưng trên 20HU, thành dày không đều, có bắt thuốc cản quang sau khi tiêm thuốc.
– Có hơi trong tụy hay trong ổ dịch gây ra bởi vi khuẩn yếm khí (30%), hơi cũng có thể liên quan với thủng vào đường tiêu hoá, rất khó chẩn đoán bằng chụp cản quang đường tiêu hoá cũng như chụp cắt lớp vi tính. Cũng cần lưu ý rằng thủng này cũng có thể do nguyên nhân dẫn lưu ổ áp xe dưới da.
– Không có hơi, chẩn đoán sẽ được khẳng định bởi chọc thăm dò vùng nghi ngờ và xét nghiệm có vi khuẩn. Cũng cần phải tránh chọc vào quai ruột, gây ra ổ viêm nhiễm do vi khuẩn.
2. Nang giả tụy
– Có nghĩa là tồn tại ổ có tỷ trọng của dịch không có vỏ, giàu amylase, thứ phát sau tích tụ dịch tụy hoặc là một sự hoá lỏng khu trú tổ chức viêm, giới hạn bởi một phản ứng viêm của các mô lân cận. Thời gian hình thành nang giả tụy chỉ sau khi ổ viêm chín, hoặc thành ổ dịch, có nghĩa là sau 6 tuần có dấu hiệu đầu tiên của VTC. Ngược lại ổ viêm hoặc ổ dịch có thể tự tiêu đi nhưng nang giả tụy có thể tồn tại rất lâu. Có thể có nhiều nang giả tụy và nang có vách nằm ở ngoài và quanh tụy, có thể nằm ở trong gan và lách, trường hợp ngoại lệ nang giả tụy thông với ống tụy.
– Hình ảnh: Trường hợp điển hình là khối rỗng âm, tỷ trọng của dịch (0-20HU), giới hạn bởi vỏ giả, nhìn được sau khi tiêm thuốc cản quang tĩnh mạch. Một số nang giả tụy chứa tổ chức không đồng nhất, giàu echo và tăng tỷ trọng do mảnh hoại tử, chảy máu, viêm nhiễm hay dò vào ống tiêu hoá.
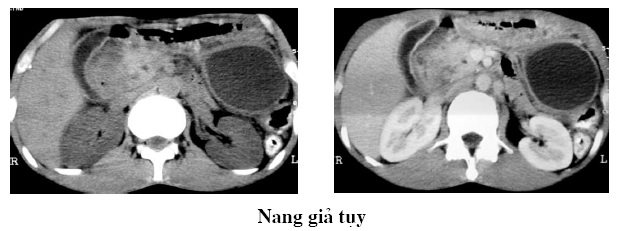
– Kích thước thay đổi, khu trú xa tụy như tiểu khung, trung thất, có khi nó khu trú dưới bao trong nhu mô lách, gan, thận.
– Sự thoái lui có thể sảy ra nhưng hiếm gặp sau 8 tuần, hiếm gặp biến mất qua dẫn lưu ống Wirsung, bởi sự bào mòn của ống tiêu hoá, hoặc vỡ trong ổ bụng gây viêm phúc mạc.
Biến chứng của nang giả tụy:
– Nang giả tụy chủ yếu phát triển trong hậu cung mạc nối, vùng đàu tụy nguy cơ chèn ép đường mật tụy, hiếm gặp chèn ép trung thất sau dưới.
– Nhiễm trùng trong bệnh cảnh apxe tụy.
– Chảy máu: Trên CLVT là tăng tỷ trọng trong nang giả tụy, cần phải xác định nguồn gốc nhất là động mạch, không có giả phồng động mạch nguồn gốc có thể là từ các nhú hoặc tĩnh mạch trong thành nang.
– Điều trị bằng ngoại khoa hay Xquang can thiệp.
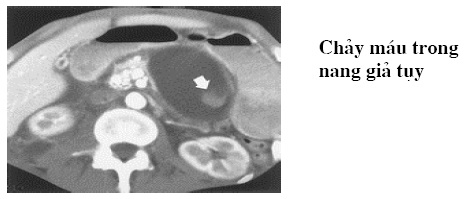
Tiêu chuẩn để dẫn lưu tụy
– Tồn tại trên 6 tuần.
– Đường kính trên 5cm, theo dõi, kích thước không giảm.
– Có biến chứng như nhiễm trùng, chảy máu, thủng trong ổ bụng.
3. Biến chứng mạch máu
3.1. Bào mòn mạch máu trực tiếp: Bởi quá trình viêm là nguồn gốc hình thành máu tụ cần nghi ngờ trước khối không đồng nhất, cắt lớp vi tính có thể theo dõi sự tăng thể tích, chụp cộng hưởng từ có giá trị chẩn đoán tốt hơn nhờ những dấu hiệu đặc trưng.
3.2. Giả phồng (Pseudo- anévrysme): Hiếm gặp nhưng rất nặng bởi vì có thể vỡ. Siêu âm màu, angioscanner, cộng hưởng từ có thể xác định và chẩn đoán phân biệt với giả nang. Nó phát triển từ động mạch lách, động mạch tụy, hoặc một nhánh động mạch tụy. Chụp mạch máu là cần thiết để quyết định điều trị ngoại khoa hay endovasculaire.
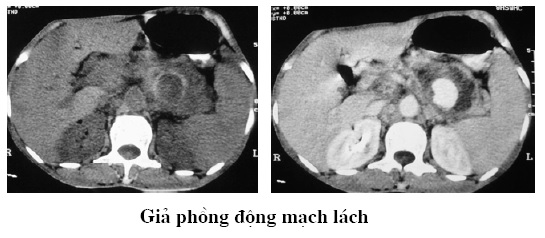
3.3. Huyết khối tĩnh mạch mạc treo hay tĩnh mạch lách: Qua đường tĩnh mạch cửa hoặc tĩnh mạch mạc treo tràng trên biểu hiện ở thời kỳ cấp tính. Trên hình ảnh CLVT không tiêm thuốc thấy hình ảnh tăng tỷ trọng trong tĩnh mạch dãn rộng. Sau khi tiêm thuốc cản quang thành mạch máu dày tăng tỷ trọng còn lòng mạch bị tắc nghẽn. Sự chuyển dòng chảy trong tăng áp lực tĩnh mạch cửa do huyết khối tĩnh mạch lách liên quan tới tĩnh mạch bờ cong nhỏ và mạch máu mạc nối dạ dày. Đôi khi tồn tại tăng áp lực tĩnh mạch cửa từng đoạn bởi chèn ép tĩnh mạch lách do tổn thương nhu mô tụy. Cũng có thể phát hiện nhờ siêu âm Doppler. Huyết khối tĩnh mạch thận và tĩnh mạch chủ dưới hiếm gặp.
3.4. Thông động tĩnh mạch: Thường ở lách, có thể có nguồn gốc của tăng áp lực tĩnh mạch cửa từng vùng, đôi khi có rỉ ruột, chẩn đoán bằng siêu âm Doppler, nếu nghi ngờ phải chụp mạch máu.
4. Các biến chứng cơ học (Mécanique): Chèn ép đường tiêu hoá do ổ viêm, ổ dịch hoặc giả nang, đặc biệt ở tá tràng.
– Hẹp đường tiêu hóa: Có thể ở tá tràng hậu quả của nang giả tụy chèn ép. Hẹp đại tràng hiếm gặp có thể do thiếu máu, hay gặp ở đại tràng xuống.
– Dò và dịch tụy: Dò tụy là nhân chứng của vỡ ống tụy do hoại tử hoặc nang giả tụy. Chụp ống tụy hoặc ống tụy- IRM để phát hiện tổn thương.
– Hoại tử ống tiêu hoá: Có thể dạ dày tá tràng, đại tràng trong những trường hợp viêm tụy cấp nặng. Cũng có thể do aéroportie. Cuối cùng phải nói đến hội chứng suy hô hấp cấp tính và chảy máu tiêu hóa.
Chẩn đoán phân biệt
– Viêm mật cấp tính, thủng dạ dày, tắc ruột, viêm phúc mạc, viêm ruột thừa cấp, nhồi máu mạc treo, nhồi máu cơ tim, phồng động mạch chủ bụng dọa vỡ…
– Khó chẩn đoán phân biệt với viêm tụy mãn trong nhiều trường hợp.
– Trong tất cả các trường hợp siêu âm và cắt lớp vi tính có nhiều lợi ích, tránh những can thiệp không có lợi, nguy hiểm để khẳng định tổn thương.
Tiến triển và tiên lượng
Hội nghị ngoại khoa thế giới năm 1989 cho thấy chỉ có 15% bệnh nhân viêm tụy cấp hoại tử chảy máu và được coi là thể nặng, số còn lại là viêm tấy lan tỏa của tụy nhưng vô khuẩn có thể điều trị nội khoa, chỉ điều trị ngoại khoa khi có nhiễm khuẩn: Tình trạng diễn biến nặng hơn lên mặc dù điều trị nội khoa tích cực, siêu âm hay cắt lớp vi tính có dấu nhiễm khuẩn như có hơi ở vùng tụy hoặc chọc thăm dò qua da có mủ. Tuy nhiên có dấu hiệu nhiễm khuẩn mà trì hoãn mổ thì tỷ lệ tử vong cao.
Tỷ lệ tử vong khoảng 10%, hiếm gặp ở thể phù nề, rất cao (40%) ở thể hoại tử.
Điện quang can thiệp
– Chọc dưới da (Ponction percutanée): Có thể dưới siêu âm hay cắt lớp vi tính.
– Dẫn lưu dưới da (Drainage percutanée).
Kết luận
– Ngày nay chẩn đoán hình ảnh đóng vai trò quan trọng trong chẩn đoán và quyết định phương pháp điều trị trong viêm tụy cấp.
– Siêu âm là thăm khám dễ dàng thực hiện, là thăm khám đầu tiên đối với bệnh nhân có hội chứng cấp cứu về bụng.
– Chụp cắt lớp vi tính để khẳng định chẩn đoán, phát hiện biến chứng, cho phép tiên lượng và hướng điều trị.
– Các kỹ thuật khác như siêu âm Doppler, siêu âm nội soi (échoendoscopie), để phát hiện biến chứng hướng dẫn chọc dò dẫn lưu.

![[Giới thiệu] Chẩn đoán hình ảnh CỘNG HƯỞNG TỪ toàn thân – GS. Phạm Minh Thông](https://virad.org/wp-content/uploads/2024/05/Chan-doan-hinh-anh-CONG-HUONG-TU-toan-than-2.jpg)